खून बहने की अव्यवस्था
परिचय
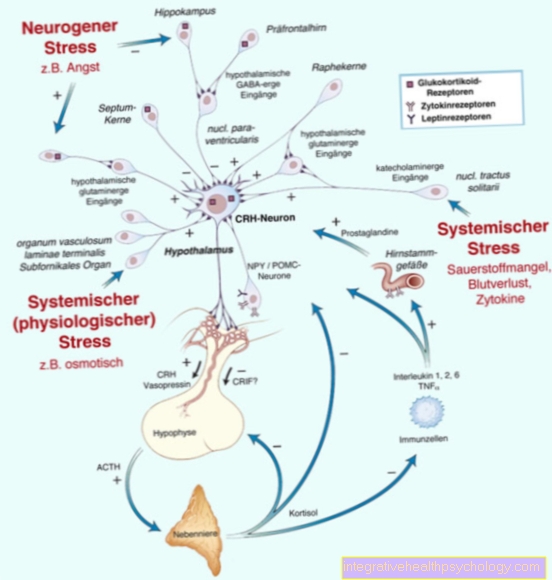
दुनिया भर में 5,000 में से लगभग एक व्यक्ति में रक्तस्राव विकार है। तकनीकी शब्दों में, एक जमावट विकार कहा जाता है coagulopathy। एक रक्तस्राव विकार दो दिशाओं में विकसित हो सकता है। एक ओर, अत्यधिक जमावट हो सकता है। रक्त गाढ़ा हो जाता है, इसलिए रक्त के थक्कों का खतरा होता है, अर्थात् का गठन Thrombosis या embolismsक्लॉट्स के कैरी-ओवर के परिणामस्वरूप वृद्धि हुई है। दूसरी ओर, रक्त का थक्का बहुत कमजोर हो सकता है, ताकि रक्तस्राव का खतरा बढ़ जाता है है। दुनिया भर में, एक प्रतिशत से अधिक आबादी रक्तस्राव के बढ़ते जोखिम के साथ एक रक्तस्राव विकार से पीड़ित है।
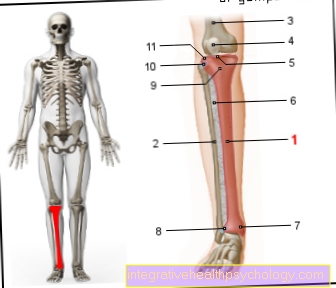
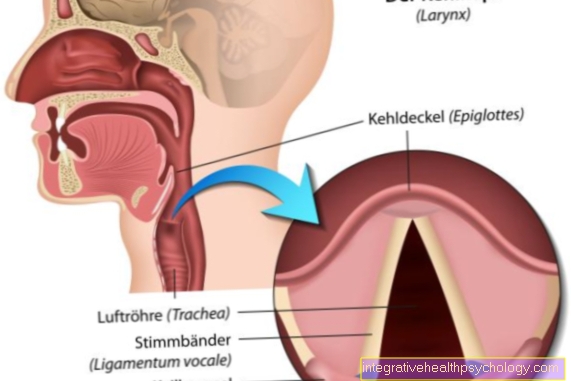
में जमावट / हेमोस्टेसिस यह एक जटिल कार्य श्रृंखला है। शुरुआत में रक्तस्राव को कम करने के लिए स्थानीय रक्त वाहिकाओं का संकुचन होता है। प्लेटलेट्स तब घाव को जल्दी से बंद करने के लिए एक साथ पूल करते हैं। प्लेटलेट कॉम्प्लेक्स को फिर से फाइब्रिन थ्रेड्स द्वारा स्थिर किया जाता है। फाइब्रिन थ्रेड्स कुल 12 जमावट कारकों की बातचीत के परिणामस्वरूप होते हैं। रक्त जमावट कई अलग-अलग घटकों पर आधारित है, जिनमें से प्रत्येक व्यक्तिगत रूप से दोषों के लिए अतिसंवेदनशील है, इसलिए विभिन्न स्थानों पर त्रुटियां उत्पन्न हो सकती हैं। अंत में, कई अलग-अलग बीमारियों के परिणामस्वरूप रक्तस्राव विकार हो सकता है।
यह भी पढ़े: खून का जमना
लक्षण
एक जमावट विकार वाले मरीज मुख्य रूप से चोट लगने की घटना से प्रभावित होते हैं (रक्तगुल्म) पर। थोड़ी सी टक्कर से भी उन पर चोट लग सकती है। ब्रूज़ अक्सर अधिक असामान्य स्थानों में दिखाई देते हैं, जैसे कि ऊपरी हथियार या पीठ पर। खरोंच के अलावा, त्वचा पर रक्तस्राव के अन्य लक्षण भी हैं। इनमें सभी तथाकथित से ऊपर शामिल हैं petechiae। ये त्वचा में या श्लेष्मा झिल्ली में बहुत छोटे छिद्रयुक्त रक्तस्राव होते हैं जो रक्त के थक्के विकार वाले लोगों में होते हैं। कभी-कभी त्वचा का रक्तस्राव बड़ा हो सकता है और चकत्ते जैसा हो सकता है। इस मामले में एक की बात करता है Purpura.
इसके अलावा, खून बह रहा है, जैसे कि एक छोटा सा कट, लंबे समय तक रहता है क्योंकि शरीर रक्तस्राव को रोकने में सक्षम नहीं है क्योंकि यह जमावट विकार के कारण एक स्वस्थ व्यक्ति में है। माध्यमिक रक्तस्राव अक्सर तब होता है जब वास्तविक रक्तस्राव पहले से ही बंद हो गया है। यह एक जमावट विकार वाले लोगों के लिए भी विशिष्ट है कि लगातार नाक बह रही है या मसूड़ों से खून बह रहा है। इसलिए, रक्तस्राव विकार के साथ मरीजों को अक्सर दंत चिकित्सा के दौरान अत्यधिक रक्तस्राव द्वारा देखा जाता है जिसे रोकना मुश्किल है। महिलाओं में, बढ़े हुए और लंबे समय तक मासिक धर्म पर भी ध्यान दिया जा सकता है। रक्तस्राव की बढ़ती प्रवृत्ति के कारण गंभीर जटिलताएं पैदा हो सकती हैं, उदाहरण के लिए मस्तिष्क रक्तस्राव या संयुक्त रक्तस्राव का एक बढ़ा जोखिम है। लक्षणों की उपस्थिति व्यापक रूप से भिन्न होती है और रोग के प्रकार और इसकी गंभीरता पर निर्भर करती है। उदाहरण के लिए, कुछ रोगी तब तक लक्षणों का अनुभव नहीं करते हैं जब तक कि उनके साथ कोई दुर्घटना या दुर्घटना न हो, जबकि अन्य लोग रोजमर्रा की जिंदगी में लक्षणों का अनुभव करते हैं।
इस लेख में भी आपकी रुचि हो सकती है: हेमोस्टेसिस - रक्तस्राव को रोकने का सबसे तेज़ तरीका
क्या आपको रक्तस्राव की प्रवृत्ति में वृद्धि हुई है? क्या आपके पास त्वचा में पंचर रक्तस्राव है? हो सकता है कि Werlhof की बीमारी आपकी शिकायतों के पीछे हो। इसके बारे में और अधिक पढ़ें: Werlhof रोग - यह इलाज है?
यदि बहुत अधिक रक्त के थक्के हैं, तो लक्षण आमतौर पर केवल तब दिखाई देते हैं जब कोई पहले से ही हो घनास्त्रता का गठन किया है। थ्रॉम्बोस आमतौर पर निचले पैर की नसों में उत्पन्न होते हैं। रक्त का थक्का रक्त प्रवाह को प्रतिबंधित करता है और पैर में दर्द का कारण बनता है। जैसे ही दर्द बढ़ता है, दर्द की तीव्रता बढ़ जाती है और पैर सूज जाता है और गर्म हो जाता है। बढ़े हुए रक्त जमावट के मामले में, एक तथाकथित थक्का फेफड़ों के जहाजों में फैल सकता है फुफ्फुसीय अंतःशल्यता आइए। दिल के दौरे के समान विशिष्ट लक्षण सांस की तकलीफ और सीने में दर्द है। एक नियम के रूप में, थक्के शिरापरक पोत बिस्तर में उठते हैं, लेकिन धमनी प्रणाली में भी हो सकते हैं। इस मामले में, थक्का बनने से दिल का दौरा या स्ट्रोक भी हो सकता है।
चोटें
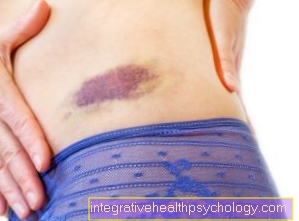
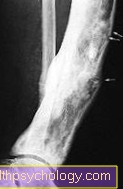
चोटें (तथाकथित रक्तगुल्म) एक झटके या प्रभाव के बाद उत्पन्न होती है। एक छोटी रक्त वाहिका क्षतिग्रस्त हो जाती है, जिससे रक्त बाहर निकलता है और आसपास के ऊतक में इकट्ठा होता है और वहां जमा होता है। एक चोट बनी हुई है। स्वस्थ लोगों में, यह दाग पूरी तरह से दो से तीन सप्ताह के बाद जाना चाहिए। यदि रक्त जमावट कम हो जाता है, तो भी मामूली धक्कों से गंभीर चोट लग जाती है। यदि रक्तस्राव होता है, तो रक्तस्राव में अधिक समय लगेगा और ऊतकों में अधिक रक्त का निर्माण हो सकता है, जिससे घाव अधिक गंभीर दिखाई देगा।
का कारण बनता है
कम जमावट से जुड़े रोगों में ऐसे रोग हैं जिनका कारण रक्त प्लेटलेट्स की खराबी है (प्लेटलेट्स) है। कार्यात्मक प्लेटलेट्स रक्त के जमावट के पहले भाग का आधार बनाते हैं, कोशिकाओं के संचय से रक्तस्राव प्रतिबंधित है। प्लेटलेट विकारों में, एक खराबी या प्लेटलेट्स की कमी हो सकती है। आमतौर पर यह एक कमी है जो जन्मजात या स्व-प्रतिरक्षी हो सकती है, उदाहरण के लिए। विशेष दवाएं भी इसे ट्रिगर कर सकती हैं। एक रक्त प्लेटलेट जमावट विकार की उपस्थिति के लिए विशिष्ट है छोटी सी पंचर त्वचा और श्लेष्मा झिल्ली रक्तस्राव की घटना (petechiae).
रक्त प्लेटलेट्स की कमी के अलावा, जमावट कारकों की कमी भी एक जमावट विकार को ट्रिगर करने के लिए जाना जाता है। यह जन्मजात या अधिग्रहित रूप हो सकता है। यदि जमावट के कारकों की कमी है, तो आमतौर पर चोट लगने और यहां तक कि मांसपेशियों में रक्तस्राव की वृद्धि होती है। चूंकि जिगर जमावट कारकों के उत्पादन के लिए जिम्मेदार है, इसलिए जिगर की बीमारियां भी जमावट कारकों की कमी का कारण बन सकती हैं। चूँकि विटामिन के की भी आवश्यकता होती है लिवर द्वारा कुछ जमावट कारक पैदा करने के लिए, विटामिन के की कमी के कारण, उदाहरण के लिए, विटामिन के की मात्रा कम होने के कारण भोजन के साथ, रक्तस्राव की प्रवृत्ति बढ़ जाती है। विटामिन के के प्रभाव को दवाओं या बीमारियों द्वारा भी बेअसर किया जा सकता है।
दो हेमोफिलिया रोगों को आमतौर पर जन्मजात कारक की कमी के लिए जाना जाता है (हेमोफिलिया ए और बी), जिसमें फैक्टर 8 (XIII) या फैक्टर 9 (IX) गायब है। अन्य जमावट विकारों की तुलना में, हालांकि, यह एक दुर्लभ बीमारी है। हीमोफिलिया ए, हीमोफिलिया बी की तुलना में बहुत अधिक आम है। हीमोफिलिया के दोनों रूप रक्तस्राव के एक उच्च जोखिम से जुड़े होते हैं, जिससे मरीजों को जीवन-धमकी की स्थितियों से बचने के लिए अपनी जीवन शैली को बीमारी के अनुकूल बनाना पड़ता है। अक्सर लापता जमावट कारक को प्रतिस्थापित (प्रतिस्थापित) करना पड़ता है। वंशानुक्रम के प्रकार के कारण (एक्स-लिंक्ड अवकाश), यह मुख्य रूप से लड़कों को प्रभावित करता है। लड़कियों / महिलाओं को बहुत कम ही बीमारी होती है, लेकिन वे अक्सर वाहक (तथाकथित) होती हैं कंडक्टर) बीमारी। सबसे आम जन्मजात जमावट विकार, जो लगभग एक प्रतिशत आबादी में होता है, वॉन विलेब्रांड सिंड्रोम है। इस बीमारी में, कोई जमावट कारक गायब नहीं है, लेकिन तथाकथित वॉन विलेब्रांड कारक, जो रक्त प्लेटलेट्स के संचय के लिए महत्वपूर्ण है। हीमोफिलिया के रोगियों (हीमोफिलिया) के विपरीत, प्रभावित लोगों को उनके जीवन के तरीके में कम प्रतिबंधित है।
अत्यधिक थक्के (थ्रोम्बोफिलिया) के कई अधिग्रहित कारण हैं जो थक्के के गठन की ओर ले जाते हैं। ये ऐसे कारण हैं जो आमतौर पर आपकी जीवन शैली को बदलकर बदल सकते हैं। बढ़े हुए जमावट के जोखिम वाले कारकों में हार्मोनल गर्भ निरोधकों का उपयोग, गर्भावस्था, लंबे समय तक सोखना या लंबी उड़ान, उच्च निकोटीन की खपत और मोटापे के कारण स्थिरीकरण शामिल हैं। यदि जोखिम कारक हैं और एक घनास्त्रता पहले से ही है, तो थ्रोम्बोसिस प्रोफिलैक्सिस, जैसे कि मरकुमार, अक्सर निर्धारित होता है। आनुवंशिक रोग भी घनास्त्रता के लिए एक बढ़ी हुई प्रवृत्ति को ट्रिगर कर सकते हैं। इन बीमारियों में कारक वी लेडेन म्यूटेशन, एंटीथ्रॉम्बिन की कमी, और प्रोटीन सी और प्रोटीन एस की कमी शामिल हैं।
आपको निम्नलिखित विषय में भी रुचि हो सकती है: हीमोफिलिया
कारक 5 (V)
जमावट कारक 5 (वी) थ्रोम्बिन के विकास को बढ़ावा देता है। बदले में थ्रोम्बिन फाइब्रिन मचान के गठन के लिए महत्वपूर्ण है, जो रक्त प्लेटलेट्स को स्थिर करता है जो पोत की दीवार में घाव से जुड़ते हैं। प्रोटीन सी इसके सक्रिय रूप को रोकता है। यदि कारक 5 जीन में उत्परिवर्तन होता है, तो रोग विकसित होता है "कारक ५ व्याधि"यह वंशानुगत बीमारी है जो वंशानुक्रम के एक प्रमुख मोड में विरासत में मिली है।
(बीमारी के नाम पर "पीड़ित" शब्द क्रिया "पीड़ित" से नहीं आता है, वैसे, लेकिन डच शहर लिडेन से, जहां बीमारी की खोज की गई थी)। उत्परिवर्तन जमावट कारक 5 (V) की संरचना को न्यूनतम रूप से बदल देता है, जिससे कि इसका प्रतिपक्षी, प्रोटीन C, जो सामान्यतया कारक 5 (V) से बंधता है और अत्यधिक जमावट को रोकता है, अब कारक 5 के साथ ठीक से बातचीत नहीं कर सकता है। नतीजतन, रक्त अधिक आसानी से जमा (जमावट) करता है, ताकि ए घनास्त्रता का खतरा बढ़ जाता है है। थ्रोम्बोस आमतौर पर अंदर उठता है शिरापरक बर्तनदिल को वापस ऑक्सीजन की आपूर्ति करता है। यह बीमारी कितनी गंभीर है, यह इस बात पर निर्भर करता है कि आपने माता-पिता दोनों से रोगग्रस्त जीन प्राप्त किया है या नहीं समरूप वाहक केवल या एक माता-पिता (तथाकथित) से है विषम वाहक)। यदि आप केवल एक विषम वाहक हैं, तो घनास्त्रता का जोखिम लगभग 10% बढ़ जाता है, जबकि होमोजीगस वाहक का 50-100 गुना अधिक जोखिम होता है।
रोग का निदान कैसे किया जाता है? रोगी आमतौर पर इस तथ्य से विशिष्ट होते हैं कि यह उनके लिए औसत से ऊपर है अक्सर घनास्त्रता के लिए आता हे। छोटी उम्र में भी थ्रोम्बोज होता है। इन मामलों में, एक कारक वी लेडेन म्यूटेशन को हमेशा एक हेमेटोलॉजिस्ट (रक्त का अध्ययन करने वाले डॉक्टर) द्वारा खारिज किया जाना चाहिए। इसके अलावा, ज्यादातर अन्य हैं परिवार के सदस्य भी बीमार पड़ गएतो इस मामले में ए जल्दी स्पष्टीकरण समझ में आता है। उत्परिवर्तन का निर्धारण क्लॉटिंग समय के आधार पर किया जाता है। आम तौर पर, सक्रिय प्रोटीन सी जोड़कर थक्के को बाधित किया जाना चाहिए। फैक्टर वी लेडेन के साथ ऐसा नहीं है। यदि यह परीक्षा सकारात्मक है, तो एक आनुवंशिक परीक्षा इस प्रकार है। स्थायी ड्रग थेरेपी सिद्धांत रूप में आवश्यक नहीं है। थ्रोम्बोसिस प्रोफिलैक्सिस केवल एक घनास्त्रता की स्थिति में निर्धारित किया जाता है या यदि घनास्त्रता का खतरा अन्य परिस्थितियों, जैसे लंबी-लंबी उड़ान से बढ़ जाता है।
इस विषय पर और अधिक जानकारी यहाँ मिल सकती है: कारक 5 पीड़ा
प्रोटीन की कमी
प्रोटीन एस जमावट प्रणाली में एक महत्वपूर्ण कारक है। यह जमावट झरना के भीतर ले जाता है एक cofactor का कार्य तथा प्रोटीन सी को सक्रिय करता है।। एक साथ दो प्रोटीन एक बनते हैं जटिलकौन सक्रिय हुआ जमावट कारक V और VIII निष्क्रिय। यह तो उस के बाद है कम तंतु निर्मित किया जाएगा। तो जमावट कमजोर हो जाती है।प्रोटीन की कमी के कारण एस आनुवंशिक दोष या यकृत में बहुत कम उत्पादन होता है, तो यह पूरे जमावट प्रणाली को प्रभावित करता है। चूंकि प्रोटीन एस विटामिन के निर्भर बहुत कम होने के कारण दोष हो सकता है विटामिन K उत्पन्न होती हैं। जिगर की बीमारी जैसी सूजन या पुरानी खराबी इसके कारण हो सकती है। दूसरों को भी आनुवंशिक प्रकार के रोग संभव हैं। तो कुल प्रोटीन एस सामान्य सीमा में हो सकता है, लेकिन ठीक से काम नहीं करता है। जिस वजह से प्रोटीन की कमी होगा कि प्रोटीन सी सक्रिय नहीं है और यह तब हो सकता है कारक V और VIII निष्क्रिय न करें। तब जमावट तार्किक रूप से चलती है प्रबलित जो रक्त को अधिक प्रवण बनाता है खून के थक्के विकसित करने के लिए। मरीजों की रक्त के थक्के बनने की प्रवृत्ति बढ़ने के कारण, उन्हें उम्र और स्थिति के अनुसार अलग-अलग होना पड़ता है रक्त को पतला करने वाली दवाएं रोकथाम के लिए ले लो।
इस विषय पर और अधिक जानकारी यहाँ मिल सकती है: प्रोटीन की कमी
फैक्टर 7 (VII)
जमावट कारक 7 (VII) को प्रोकॉनवर्टिन के रूप में भी जाना जाता है और जमावट कैस्केड में एक महत्वपूर्ण भूमिका निभाता है। कारक 7 (VII) की कमी को कहा जाता है Hypoproconvertinemia नामित। रक्तस्राव की प्रवृत्ति बढ़ जाती है, जिसमें हीमोफिलिया (रक्त रोग) के समान लक्षण होते हैं। कारक 7 (VII) की कमी हो सकती है, लेकिन विरासत में नहीं मिलती है। कारक 7 (VII) की कमी के वंशानुक्रम की विधि पुनरावर्ती है, जिसका अर्थ है कि बीमारी को तोड़ने के लिए प्रत्येक माता-पिता से एक दोषपूर्ण जीन विरासत में मिला होना चाहिए। चूंकि फैक्टर 7 (VII) एक जमावट कारक है जो लीवर विटामिन K के आधार पर बनाता है, इसलिए विटामिन K की कमी से फैक्टर 7 (VII) की कमी भी हो सकती है। सर्जरी के दौरान इस कारक की गतिविधि को बढ़ाया जा सकता है, जिससे जमावट में वृद्धि हो सकती है।
निदान: परीक्षण
यदि रोगी डॉक्टर को जमावट विकारों के साथ जुड़े विशिष्ट लक्षणों का वर्णन कर सकता है विभिन्न परीक्षण आरंभ किया जाए। किसी भी मामले में, इसके लिए रक्त खींचना और जांचना आवश्यक है।
रक्त में तब कर सकते हैं प्लेटलेट्स की संख्या (प्लेटलेट्स) निर्धारित किया जा सकता है। यह एक मानक मूल्य है जो वास्तव में नियमित रूप से हर रक्त नमूने के साथ जांचा जाता है। अक्सर एक रक्तस्राव विकार केवल के भाग के रूप में स्पष्ट हो जाता है नियमित रक्त परीक्षण गलती से पहचाना गया।
रक्त प्लेटलेट्स का निर्धारण करने के अलावा, आप अभी भी कर सकते हैं विशेष जमावट परीक्षण प्रदर्शन हुआ। इस संदर्भ में, INR मान, PTT और PTZ का समय निर्धारित किया जाता है, जो अंततः बड़े पैमाने पर होता है चोदने का समय मेल खाती है। उदाहरण के लिए, इन परीक्षाओं को संचालन या अन्य हस्तक्षेपों से पहले मानक के रूप में किया जाता है। यदि विचलन होते हैं, तो यह रक्त जमावट विकार का पहला संकेत है, लेकिन सटीक कारण अभी तक स्पष्ट रूप से एक विशिष्ट मूल्य के कारण नहीं सौंपा जा सकता है। कारण पहले से ही संकुचित हो सकता है, जिसके आधार पर मूल्य में वृद्धि की जाती है। यह निर्धारित करने में सक्षम होने के लिए कि कौन सा जमावट कारक कमी है या रक्त प्लेटलेट्स की शिथिलता है या नहीं, आगे रक्त परीक्षण एक विशेष जमावट प्रयोगशाला में किया जाना चाहिए। यह निष्कर्ष निकालने के लिए कि एक जन्मजात बीमारी है, एक आनुवंशिक परीक्षण की भी व्यवस्था करनी चाहिए। कभी कभी ए अस्थि मज्जा आकांक्षा यह आवश्यक हो सकता है यदि चिकित्सक को संदेह है कि अस्थि मज्जा में प्लेटलेट्स का उत्पादन बिगड़ा हुआ है। यह, उदाहरण के लिए, रक्त कैंसर ल्यूकेमिया के संदर्भ में हो सकता है।
एक रक्तस्राव विकार वाले बच्चे होने की इच्छा
एक मौजूदा रक्त जमावट विकार एक बढ़ के अर्थ में घनास्त्रता जोखिम गर्भावस्था के पहले तिमाही में गर्भपात का खतरा बढ़ जाता है। यह विशेष रूप से ऐसा मामला है यदि यह एक अवांछित रक्त जमावट विकार है जो तदनुसार इलाज नहीं किया जाता है। सामान्य परिस्थितियों में भी, गर्भावस्था के दौरान हार्मोनल परिवर्तन के कारण घनास्त्रता का खतरा बढ़ जाता है। यदि रक्तस्राव विकार भी है, तो संभावना और भी अधिक है कि रक्त वाहिकाओं के भीतर छोटे रक्त के थक्के होंगे माँ केक, नाल, आता हे। थक्के भ्रूण को उचित पोषण और गर्भपात प्राप्त करने से रोकते हैं।
यदि किसी महिला का पहले से ही दो या तीन बार गर्भपात हो चुका है, तो लगभग एक चौथाई मामलों में रक्तस्राव विकार होता है। यह अक्सर एक होता है कारक वी लेडेन म्यूटेशन। यदि रक्तस्राव विकार पहले से जाना जाता है, तो ए घनास्त्रता प्रोफिलैक्सिस लिया जाना। गर्भवती महिलाओं के लिए, उदाहरण के लिए, हेपरिन, जिसे दैनिक रूप से इंजेक्ट किया जाना है, उपयुक्त है। Marcumar, जो अन्यथा अक्सर निर्धारित है, से हो सकता है गर्भवती महिलाएं नहीं लिया जा सकता है क्योंकि सक्रिय घटक बच्चे पर प्लेसेंटा से गुजर सकता है और विकृतियों को जन्म दे सकता है। पर्याप्त व्यायाम और संपीड़न मोज़ा पहनना स्वाभाविक रूप से घनास्त्रता के जोखिम को कम करता है।
बच्चों में रक्त के थक्के विकार
यदि बच्चों में रक्त के थक्के विकार होते हैं, तो यह अक्सर जन्मजात विकार होता है, जैसे हीमोफिलिया या बहुत अधिक सामान्य वॉन विलेब्रांड सिंड्रोम। खासतौर पर तब, जब बच्चों में जी मिचलाना, चोट लगना और धक्कों को जमावट विकार वाले बच्चों में अधिक तेजी से विकसित हो सकता है। अक्सर, अपरिचित स्थानों में खरोंच भी बनते हैं, जैसे कि पीठ या पेट, पैर या हाथ। टीकाकरण के बाद चोटों के गठन के कारण या एक जमावट विकार वाले बच्चे भी ध्यान देने योग्य होते हैं क्योंकि वे अक्सर अपने पक्षों पर करते हैं नाक से खून आना.
जन्मजात रोगों के अलावा, जिन बच्चों को संक्रमण / सर्दी है, वे संवहनी सूजन भी विकसित कर सकते हैं, जिसमें जमावट प्रतिबंधित है और व्यापक त्वचा से खून बह रहा है (एक Purpura) रेल गाडी। रोग कहलाता है हेनोच-शोनेलिन पुरपुरा वर्णन और आमतौर पर दो से आठ साल की उम्र के बच्चों में होता है। रोग का कारण प्रतिरक्षा प्रणाली का एक ओवररिएक्शन है। अज्ञातहेतुक थ्रोम्बोसाइटोपेनिक परपूरा (ITP) बच्चों में संक्रमण के बाद प्रतिरक्षा प्रणाली के अतिरेक के माध्यम से भी होता है। बीमारी बहुत हद तक उसी के समान है हेनोच-शोनेलिन पुरपुरा। हालाँकि, यह साथ आता है आईटीपी रक्त प्लेटलेट्स के विनाश के परिणामस्वरूप और खून बहने की प्रवृत्ति में वृद्धि हुई है। दोनों बीमारियाँ केवल अस्थायी बीमारियाँ हैं और हीमोफिलिया जैसी पुरानी बीमारियाँ नहीं हैं।
बढ़े हुए जमावट के अर्थ में रक्त जमावट विकार, जो घनास्त्रता के बढ़ते जोखिम से जुड़ा हुआ है, आमतौर पर बच्चों में नहीं होता है। घनास्त्रता का जोखिम बुढ़ापे में बढ़ जाता है।