आमाशय का कैंसर
समानार्थक शब्द
चिकित्सा: गैस्ट्रिक कैंसर
गैस्ट्रिक ट्यूमर, गैस्ट्रिक सीए, गैस्ट्रिक एडेनोकार्सिनोमा, कार्डियक ट्यूमर
परिभाषा
का गैस्ट्रिक कैंसर (गैस्ट्रिक कैंसर)) महिलाओं में पांचवां सबसे आम कैंसर और पुरुषों में चौथा सबसे आम है। गैस्ट्रिक कार्सिनोमा एक घातक, अनियंत्रित रूप से बढ़ने वाला ट्यूमर है जो की कोशिकाओं के कारण होता है आमाशय म्यूकोसा उतरता है। पेट के कैंसर के कारण दूसरों में से हैं nitrosamines भोजन से, निकोटीन तथा हेलिकोबैक्टर पाइलोरी चर्चा की। ज्यादातर मामलों में, ट्यूमर देर से लक्षणों का कारण बनता है, जब यह पहले से ही अच्छी तरह से उन्नत है। देर से निदान के कारण, पेट के कैंसर का अक्सर देर से इलाज किया जाता है, ताकि इस प्रकार के कैंसर के रोगी के लिए बहुत खराब रोग का निदान हो।
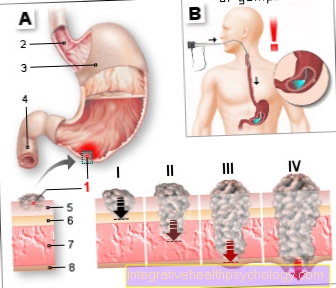
आमाशय का कैंसर
अमाशय का कैंसर
- ट्यूमर (पेट का कैंसर)
- एसोफैगस - घेघा
- पेट शरीर -
कॉर्पस गैस्ट्रिकम - डुओडेनम -
ग्रहणी - श्लेष्मा झिल्ली -
ट्युनिका म्यूकोसा - सबम्यूकोसल झिल्ली -
तेला सबम्यूकोसा - मांसपेशियों की दीवार -
ट्यूनिका पेशी - सेरोसा परत -
टुनिका सेरोसा
5 साल की जीवित रहने की दर:
ट्यूमर चरण I (90-100%)
ट्यूमर चरण II (80-100%)
ट्यूमर चरण III (10%)
स्टेज IV ट्यूमर (5%)
महत्वपूर्ण: गैस्ट्रोस्कोपी
आप यहाँ सभी डॉ-गम्पर चित्रों का अवलोकन पा सकते हैं: चिकित्सा चित्रण
आवृत्ति
गैस्ट्रिक कैंसर की घटना का चरम 50 वर्ष की आयु से परे है, पुरुषों में महिलाओं की तुलना में गैस्ट्रिक कैंसर विकसित होने की संभावना दोगुनी है। दुनियाभर में गैस्ट्रिक कैंसर की घटनाएं घट रही हैं। हालांकि, यह अभी भी पुरुषों में चौथा सबसे आम ट्यूमर है और महिलाओं में पांचवां सबसे आम है। कार्डिया क्षेत्र में कार्सिनोमा के पक्ष में एक बढ़ी हुई प्रवृत्ति भी है (= पेट प्रवेश, शरीर रचना विज्ञान भी देखें पेट).
जर्मनी में 100,000 लोगों में से रोग की दर लगभग 10 है। अन्य देशों में, उदा। जापान में, गैस्ट्रिक कैंसर आम से दोगुना है। यह माना जाता है कि यह अलग-अलग आहार संबंधी आदतों के कारण है, क्योंकि जापानी लोगों की संयुक्त राज्य अमेरिका में रहने की दर और जिन्होंने अमेरिकी आहार आदतों को अपनाया है, की घटना दर अब अधिक नहीं है।
बीमारी के मामले में सबसे अच्छा पोषण के बारे में पढ़ें: कैंसर में आहार
एनाटॉमी पेट
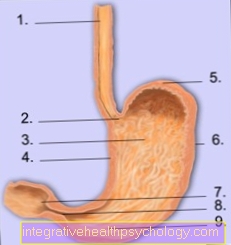
- एसोफैगस (गुलाल)
- हृदय
- तन
- छोटा वक्रता
- बुध्न
- महान वक्रता
- डुओडेनम (ग्रहणी)
- जठरनिर्गम
- कोटर
लक्षण और संकेत
पेट का कैंसर आमतौर पर एक तथाकथित "मूक" ट्यूमर है - अर्थात, यह प्रारंभिक अवस्था में या केवल बहुत ही असुरक्षित लक्षणों के साथ खुद को महसूस नहीं करता है। इसका अर्थ अक्सर यह होता है कि कैंसर समय के साथ बढ़ सकता है और पहले लक्षणों में से कई को संवेदनशील पेट या तनाव पर दोषी ठहराया जाता है। गैस्ट्रिक कैंसर के लक्षण केवल एक उन्नत चरण में दिखाई देते हैं और आमतौर पर बहुत ही अनिर्दिष्ट होते हैं।
लगभग सभी कैंसर रोगों में लक्षण लक्षण हैं - तथाकथित बी लक्षण। इसमें आवर्ती बुखार शामिल है - अक्सर केवल थोड़े से ऊंचे तापमान के साथ - थोड़े समय में अवांछित वजन कम होना और रात को पसीना आना। अन्य सामान्य ट्यूमर के लक्षण खराब एकाग्रता, थकान, प्रदर्शन में कमी और थकावट हैं।
पेट के कई कैंसर के मरीज गैस्ट्रोइंटेस्टाइनल सिस्टम में भी शिकायत दर्ज कराते हैं। ऊपरी पेट में दर्द विशेष रूप से भोजन के बाद या उसके दौरान हो सकता है, अक्सर नाराज़गी, मतली, पेट से खराब सांस और ऊपरी पेट के दबाव के साथ। उल्टी विशेष रूप से तब हो सकती है जब पेट (कार्डिया) या पेट से बाहर निकलने (पाइलोरस) के प्रवेश द्वार पर ट्यूमर स्थित हो।
भूख की हानि के बारे में अक्सर शिकायतें होती हैं और छोटे भोजन के बाद भी परिपूर्णता की अप्रिय भावना की रिपोर्ट होती है, अक्सर एक विकृत पेट और गैस के साथ। यह ठीक ये संकेत हैं जो अक्सर अन्य हानिरहित जठरांत्र रोगों के संदर्भ में या अत्यधिक तनाव में होते हैं और इसलिए अक्सर गंभीर कैंसर से जुड़े नहीं होते हैं।
इसलिए, अपने पारिवारिक चिकित्सक से परामर्श करना महत्वपूर्ण है, भले ही आपको बार-बार ईर्ष्या या बार-बार गंभीर पेट फूलना हो, ताकि वह कारण का निदान कर सके और उचित तरीके से इलाज कर सके।
पेट के कैंसर का एक और संकेत भूख में कमी है। मरीजों को अक्सर कुछ खाद्य पदार्थों - ज्यादातर मांस - में अचानक गिरावट महसूस होती है और अचानक अन्य खाद्य पदार्थों को बर्दाश्त नहीं करते हैं। यह घटना पेट के अन्य रोगों और अन्य प्रकार के कैंसर (जैसे कोलन कैंसर) में भी हो सकती है।
रोग के देर के चरणों में, गैस्ट्रिक रक्तस्राव हो सकता है, जो रक्त या काले मल के उल्टी से ध्यान देने योग्य होता है।
पर और अधिक पढ़ें: मल में रक्त - ये कारण हैं!
जैसे-जैसे बीमारी बढ़ती है, निगलने में कठिनाई (डिस्फागिया), विशेष रूप से पेट के प्रवेश द्वार के क्षेत्र में ट्यूमर के साथ, और ऊपरी पेट में दर्द, वृद्धि होती है।
लगभग हर ट्यूमर की बीमारी के साथ, वजन में कमी (ट्यूमर कैशैक्सिया), शरीर के तापमान में वृद्धि (ट्यूमर बुखार) और बाद के चरण में कम प्रदर्शन होता है। यदि पेट में कैंसर फैल गया है (मेटास्टेसिस), तो पेट में तरल पदार्थ (जलोदर) और सूजन का संचय हो सकता है। दुर्लभ मामलों में, ट्यूमर को पेट में भी महसूस किया जा सकता है।
यकृत (यकृत मेटास्टेस) में मौजूदा बेटी के ट्यूमर से त्वचा की पीली (पीलिया) के साथ यकृत के कार्य में सूजन और हानि हो सकती है। यदि कंकाल में मेटास्टेस (बेटी ट्यूमर) होता है, तो हड्डी में दर्द हो सकता है, जो विशेष रूप से गंभीर और विनाशकारी है।
यदि ट्यूमर द्वारा बड़ी मात्रा में हड्डी के ऊतकों को नष्ट कर दिया जाता है, तो एक दुर्घटना के बिना पैथोलॉजिकल फ्रैक्चर हो सकते हैं (जैसे कशेरुक शरीर के फ्रैक्चर, ऊरु गर्दन के फ्रैक्चर, आदि)। फेफड़ों में मेटास्टेसिस कभी-कभी सांस की तकलीफ (डिसपोंसिया) और रक्त (हेमटैमस) को बढ़ा देता है।
चूंकि पेट के कैंसर का इलाज करना आसान है, खासकर शुरुआती चरणों में, आपको अपने शरीर को सुनना चाहिए और डॉक्टर को देखने से डरना नहीं चाहिए, भले ही आपके पास सामान्य गैर-विशिष्ट लक्षण हों।
का कारण बनता है
गैस्ट्रिक कैंसर के कारण बहुत विविध हैं और इसके द्वारा विकसित होने वाले तंत्र अभी भी काफी हद तक समझ में नहीं आते हैं। यदि गैस्ट्रिक म्यूकोसा जीवाणु हेलिकोबैक्टर सिलोरी से संक्रमित है, तो गैस्ट्रिक कैंसर विकसित होने का जोखिम 4-5 के कारक से बढ़ जाता है। सभी गैस्ट्रिक कैंसर रोगियों में से आधे भी इस जीवाणु से उपनिवेशित हैं। हालांकि, जीवाणु व्यापक है और अब तक सभी संक्रमित लोग अपने जीवन के दौरान गैस्ट्रिक कैंसर का विकास नहीं करेंगे।
ये खाने में भी पाए जाते हैं कार्सिनोजेनिक (कार्सिनोजेनिक) प्रदूषक अक्सर कारण के रूप में चर्चा की। उदाहरण के लिए nitrosamines, जो, उदाहरण के लिए, स्मोक्ड, ठीक, ग्रील्ड या कटा हुआ मांस उत्पादों में होता है। एक और प्रदूषक है aflatoxinजो भोजन में कुछ खास सांचों से बनते हैं और जिनमें ट्यूमर भी होता है घेघा तथा जिगर कारण।
धुआं सिगरेट और कठिन शराब की खपत शराब गैस्ट्रिक कैंसर के विकास के लिए एक जोखिम कारक भी माना जाता है।
कुछ विटामिनों की कमी को कैंसर के खतरे में योगदान कारक माना जा सकता है। इतना महत्वपूर्ण विटामिन यह होंगे विटामिन ए, सी, ई का वर्णन किया।
एक निश्चित आनुवंशिक जोखिम भी महत्वपूर्ण है। जिन लोगों के परिवार के पहले सदस्य (जैसे माता-पिता) पेट के कैंसर से पीड़ित हैं, उनमें पेट में ट्यूमर होने का खतरा लगभग 3 से 4 गुना बढ़ जाता है।
इसका एक विशेष अर्थ है रक्त समूह ए, क्योंकि इस रक्त समूह के वाहक पेट के ट्यूमर को अधिक बार विकसित करते हैं।
की एक संख्या हैं पेट के विकार जो गैस्ट्रिक कैंसर के विकास के लिए प्रवण हैं।
एट्रोफिक ऑटोइम्यून गैस्ट्रिटिस (टाइप ए - गैस्ट्रिटिस) या वो मेनटेरियर सिंड्रोम (विशालकाय जठरशोथ), गैस्ट्रिक श्लेष्म झिल्ली की पुरानी सूजन, पेट के कैंसर के विकास के जोखिम को काफी बढ़ाते हैं।
गैस्ट्रिक पॉलीप्स (गैस्ट्रिक म्यूकोसल वृद्धि), जो पहली बार में सौम्य हैं, समय के साथ खराब हो सकते हैं और बन सकते हैं। यह प्रक्रिया गैस्ट्रिक पॉलीप्स के 20% मामलों में दर्ज की जा सकती है, ताकि अच्छे समय में पॉलीप्स को हटाने की सिफारिश की जाए।
के बीच संबंध आमाशय छाला (आमाशय छाला) और गैस्ट्रिक कैंसर / गैस्ट्रिक कैंसर अभी भी स्पष्ट नहीं है।
यद्यपि गलत निदान वाले 5-10% गैस्ट्रिक कार्सिनोमस होते हैं, पूर्वव्यापी में आप कभी नहीं जानते कि क्या यह गैस्ट्रिक अल्सर था जो पतित हो गया है या क्या ट्यूमर सिर्फ गैस्ट्रिक अल्सर की उपस्थिति की नकल करता है।
हालांकि, तथ्य यह है कि एक ग्रहणी संबंधी अल्सर (अल्सरस डुओडेनी) लगभग कभी भी पतित नहीं होता है।
पेट के हिस्से को शेष पेट और ऊपर पेट के बीच के जंक्शन से हटाया जा सकता है, कई सालों बाद भी आंत एक कार्सिनोमा (एनोस्टोमोसिस) विकसित करें, ताकि गैस्ट्रोस्कोपी के साथ नियमित रूप से चेक-अप किया जाए।
इस ट्यूमर को तब "एओस्टॉमी कार्सिनोमा" भी कहा जाता है।
क्या पेट का कैंसर वंशानुगत है?
पेट के कैंसर का कारण मुख्य रूप से धूम्रपान या लगातार पेट के अल्सर जैसे जोखिम वाले कारकों के कारण होता है। केवल कुछ मामलों में पेट का कैंसर बढ़े हुए पारिवारिक जोखिम के कारण होता है।
हालांकि, यह कहा जाता है कि पेट के कैंसर के विकसित होने की संभावना अगर परिवार के किसी पहले सदस्य को यह बीमारी है तो यह बीमारी लगभग 2-3 गुना अधिक होती है। हालांकि, यह अक्सर न केवल आनुवंशिक प्रवृत्ति है जो इसके लिए जिम्मेदार है, बल्कि पारिवारिक जोखिम कारक भी हैं खाने का व्यवहार।
एक नियम के रूप में, हालांकि, रिश्तेदारों को कोई अतिरिक्त चेक-अप नहीं दिया जाता है जैसे कि गैस्ट्रोस्कोपी की सलाह दी। हालांकि, अगर परिवार के कई सदस्यों को पेट का कैंसर है या यदि कैंसर कम उम्र में हुआ है, तो आनुवांशिक परामर्श या बढ़ी हुई जांच को माना जा सकता है।
निदान
हर निदान का परिणाम रोगी का साक्षात्कार है (Anamnese)। आपको विशेष रूप से उपरोक्त लक्षणों को देखना होगा और परिवार में लगातार गैस्ट्रिक कैंसर के बारे में पूछना होगा। मौजूदा जोखिम कारक जैसे निकोटीन और शराब की खपत के बारे में हमेशा पूछताछ की जानी चाहिए।
शारीरिक परीक्षा के दौरान, दुर्लभ मामलों में पेट में ट्यूमर को महसूस किया जा सकता है। कभी-कभी हंसली में विर्चो ग्रंथि (लिम्फ नोड) को महसूस किया जा सकता है।
रक्त का विश्लेषण करते समय (प्रयोगशाला मूल्य) कुछ रक्त मूल्यों एक ट्यूमर रोग का संकेत कर सकते हैं। उदाहरण के लिए, एक कम रक्त वर्णक सामग्री (हीमोग्लोबिन)) रक्त में ट्यूमर के रक्तस्राव के कारण पुरानी रक्त हानि का संकेत मिलता है। उसके साथ हेमोकॉल्ट परीक्षण मल में रक्त के लिए एक खोज की जाती है, जो क्रोनिक रक्त हानि के मामले में हो सकती है जठरांत्र पथ पाए जाते हैं। तथाकथित ट्यूमर मार्कर्स रक्त में ऐसे पदार्थ होते हैं जो अक्सर कुछ प्रकार के कैंसर में पाए जाते हैं और इसलिए कैंसर का संकेत दे सकते हैं।
वे गैस्ट्रिक कैंसर के प्रारंभिक निदान में आवश्यक भूमिका नहीं निभाते हैं, क्योंकि इस बीमारी के लिए कोई विश्वसनीय ट्यूमर मार्कर नहीं हैं। हालांकि, यदि ऑपरेशन से पहले एक निश्चित ट्यूमर मार्कर मूल्य को ऊंचा पाया जाता है, जो ऑपरेशन के बाद गायब हो जाता है, तो ट्यूमर के एक नए प्रकोप को रोकने के लिए इस मार्कर को नियंत्रण मार्कर के रूप में इस्तेमाल किया जा सकता है (ट्यूमर पुनरावृत्ति) एक रक्त परीक्षण के साथ जल्दी से निदान करें।
गैस्ट्रिक कैंसर का निदान करने में सक्षम होने के लिए, ए gastroscopy प्रदर्शन हुआ।
चित्रण पेट का कैंसर
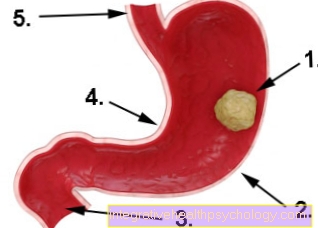
- आमाशय का कैंसर
- महान वक्रता
- डुओडेनम (ग्रहणी)
- छोटा वक्रता
- घेघा
gastroscopy
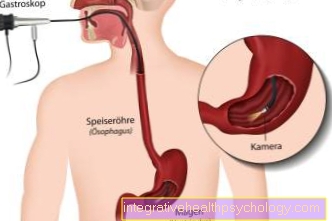
"मिररिंग" (एंडोस्कोपी) पेट की श्लेष्मा क्षति के प्रत्यक्ष मूल्यांकन और वर्गीकरण के लिए पसंद की विधि है और पेट के ट्यूमर का संदेह होने पर इसे जल्द से जल्द बाहर किया जाना चाहिए।इस परीक्षा के दौरान, ट्यूब कैमरा (एंडोस्कोप) से चित्र जो रोगी को "निगलना" होता है, लिया जाता है घेघा और एक मॉनिटर पर पेट में स्थानांतरित कर दिया। एंडोस्कोपी के दौरान, ऊतक के नमूने (बायोप्सी) संदिग्ध श्लैष्मिक क्षेत्रों और अल्सर से। कई नमूने (5-10) किसी भी घातक (घातक) ऊतक परिवर्तनों को याद नहीं करने के लिए एक संदिग्ध क्षेत्र से लिया जाना चाहिए।
के तहत ऊतक मूल्यांकन माइक्रोस्कोप (हिस्टोलॉजिकल निष्कर्ष)) नग्न आंखों से दर्ज किए गए (स्थूल) निष्कर्षों की तुलना में कहीं अधिक सार्थक है।
केवल ठीक ऊतक (हिस्टोलॉजिकल परीक्षा) में एक ट्यूमर का संदेह साबित हो सकता है और ए ट्यूमर प्रकार निर्धारित किए जाने हेतु। पेट की दीवार की परतों में ट्यूमर का प्रसार भी निर्धारित किया जा सकता है।
एक्स-रे निगल
इस गैर-इनवेसिव, इमेजिंग परीक्षा के दौरान, घुटकी का एक्स-रे किया जाता है, जबकि रोगी एक एक्स-रे डिप्रेशन माध्यम निगलता है। विपरीत माध्यम पेट और आंतों की दीवारों पर जमा होता है, जहां वे एक आकलन के लिए सुलभ होते हैं।
गैस्ट्रिक कैंसर में विशिष्ट खोज एक ट्यूमर गांठ है जो पेट के अंदर में फैल जाती है। हालांकि, यह भी एक अल्सर (पेट के अल्सर) के समान एक तस्वीर को देखने के लिए असामान्य नहीं है, ताकि कोई स्पष्ट निदान नहीं किया जा सके। इस परीक्षा का उपयोग ट्यूमर के कारण होने वाले कसना (स्टेनोसिस) की डिग्री का आकलन करने के लिए भी किया जा सकता है।
गैस्ट्रोस्कोपी की तुलना में, श्लेष्म झिल्ली में परिवर्तन का आकलन सीमित है। विशेष रूप से, सौम्य (सौम्य) और घातक (घातक) परिवर्तनों के बीच का मूल्यांकन संभव नहीं है। यह ऊतक के नमूने (पीई) के साथ प्रतिबिंबित करके पेट के अंदर के प्रत्यक्ष मूल्यांकन की आवश्यकता है।
ट्यूमर का मंचन
- ट्यूमर चरण (ट्यूमर स्टेजिंग) का निर्धारण:
एक बार गैस्ट्रिक कैंसर के निदान की पुष्टि हो जाने के बाद, ट्यूमर का चरण तब निर्धारित किया जाता है ताकि आगे चिकित्सीय दृष्टिकोण की योजना बनाई जा सके। ट्यूमर प्रसार, लिम्फ नोड भागीदारी और संभावित दूर मेटास्टेसिस का आकलन करने के लिए विभिन्न तरीकों का उपयोग किया जाता है।
- एक्स-रे - छाती (छाती का एक्स-रे):
छाती (छाती एक्स-रे) का एक सिंहावलोकन एक्स-रे फेफड़ों की भागीदारी और मध्य परत (मीडियास्टिनल) में स्थित प्रभावित लिम्फ नोड्स के बारे में जानकारी प्रदान कर सकता है।
विषय पर अधिक पढ़ें: छाती का एक्स-रे (छाती का एक्स-रे)
- अल्ट्रासाउंड (एंडोसोनोग्राफी (एंडोल्यूमिनल अल्ट्रासाउंड)):
एक एंडोस्कोपिक अल्ट्रासाउंड के साथ, रोगी को पहले एक गैस्ट्रोस्कोपी के साथ, एक हल्के संज्ञाहरण के दौरान एक ट्यूब को "निगल" करना पड़ता है।
हालांकि, इस परीक्षा में, एक अल्ट्रासाउंड सिर कैमरे के बजाय नली के अंत से जुड़ा हुआ है। इस विधि के साथ, ट्यूमर की गहराई (घुसपैठ), यानी पेट की दीवार में फैलने, ट्यूमर पर ट्रांसड्यूसर रखकर दृश्यमान बनाया जा सकता है और एपिगैस्ट्रिक क्षेत्र में स्थित (क्षेत्रीय) लिम्फ नोड्स का भी आकलन किया जा सकता है। - कंप्यूटेड टोमोग्राफी (सीटी):
सर्पिल गणना टोमोग्राफी (सर्पिल सीटी) ट्यूमर की सीमा, पड़ोसी अंगों के स्थानिक संबंध, लिम्फ नोड भागीदारी और दूर के मेटास्टेस के बारे में भी जानकारी प्रदान कर सकता है। आपको सभी मेटास्टेटिक मार्गों का आकलन करने में सक्षम होने के लिए छाती (वक्ष) और पेट (पेट) दोनों की एक सीटी की आवश्यकता है। चुंबकीय अनुनाद इमेजिंग (एमआरआई) भी इसी तरह के परिणाम प्रदान करता है। रोग के दौरान, मस्तिष्क के मेटास्टेस का निदान करने के लिए खोपड़ी की एक सीटी या एमआरआई आवश्यक हो सकती है।
विषय पर अधिक पढ़ें: परिकलित टोमोग्राफी
- सोनोग्राफी:
सोनोग्राफी (अल्ट्रासाउंड) से पेट के अंगों का गैर-इनवेसिव और विकिरण के संपर्क के बिना मूल्यांकन किया जाता है। उदर (पेट) के अल्ट्रासाउंड के साथ, उदाहरण के लिए, जिगर में मेटास्टेस या प्रभावित लिम्फ नोड्स का पता लगाया जा सकता है। चूंकि विधि का उपयोग करना आसान है और रोगी पर बोझ नहीं पड़ता है, इसलिए इसे बिना किसी हिचकिचाहट के कई बार दोहराया जा सकता है और अनुवर्ती और अनुवर्ती देखभाल के लिए उपयोग किया जाता है।
- कंकाल scintigraphy:
कंकाल scintigraphy एक परमाणु चिकित्सा इमेजिंग परीक्षा है और ट्यूमर के भाग के रूप में कंकाल में दूर के मेटास्टेस का पता लगाने के लिए उपयोग किया जाता है। इसके लिए, रोगी को अंतःशिरा में एक रेडियोधर्मी पदार्थ दिया जाता है और फिर हड्डी में रेडियोधर्मी पदार्थ का वितरण एक विशेष कैमरा (गामा कैमरा) के साथ दिखाई देता है। रेडियोधर्मी पदार्थ हड्डियों में जमा हो जाते हैं और बढ़ी हुई संख्या में पाए जाते हैं, जहां हड्डी के रीमॉडेलिंग और मरम्मत की प्रक्रिया चल रही है। उदाहरण के लिए, हड्डी के मेटास्टेस के क्षेत्र में, रेडियोधर्मी पदार्थ का एक बढ़ा हुआ संचय देखा जा सकता है।
- लैप्रोस्कोपी (लैप्रोस्कोपी):
उन्नत ट्यूमर चरणों में, क्षेत्रीय सीमा और पेरिटोनियम (पेरिटोनियम कैंसर) और यकृत (मेटास्टेसिस) की किसी भी भागीदारी का सही आकलन करने के लिए कभी-कभी लैप्रोस्कोपी करना आवश्यक होता है। इस प्रक्रिया के दौरान, जिसे सामान्य संज्ञाहरण के तहत किया जाता है, पेट की त्वचा में छोटे चीरों के माध्यम से विभिन्न उपकरणों और एक कैमरा डाला जा सकता है, और ट्यूमर के प्रसार को सीधे देखा जा सकता है।
क्या पेट का कैंसर ठीक है?
क्या गैस्ट्रिक कैंसर इलाज योग्य है, विभिन्न कारकों पर निर्भर करता है। यहाँ निर्णायक कारक सब से ऊपर है निदान का समय - पहले के गैस्ट्रिक कैंसर का निदान किया जाता है, ठीक होने की संभावना बेहतर होती है।
चरण 1 में तथाकथित 5-वर्ष की जीवित रहने की दर (यहां ट्यूमर ने अभी तक किसी भी बेटी के ट्यूमर या लिम्फ नोड्स को प्रभावित नहीं किया है) 90% से अधिक है। अंतिम चरण 4 में यह केवल 5% से कम है।
ऐसा इसलिए है क्योंकि गैस्ट्रिक कैंसर के उपचार में, पेट के प्रभावित हिस्से को हटाना पसंद का तरीका है - संभवतः पिछले एक के साथ कीमोथेरपी। यदि ट्यूमर को पूरी तरह से पकड़ा और हटाया जा सकता है, तो वसूली की संभावना बहुत अच्छी है। हालांकि, यदि ट्यूमर ऊतक बना रहता है, तो कैंसर फिर से बढ़ सकता है।
यदि एक ऑपरेशन संभव नहीं है या बेटी के ट्यूमर पहले ही अन्य अंगों में बन चुके हैं, तो यह मानना होगा कि, एक नियम के रूप में, कैंसर स्थायी रूप से ठीक नहीं होगा। हालांकि, लंबे समय तक ट्यूमर को "जांच में" रखने की संभावना है और इस प्रकार रोगी के जीवन का विस्तार होता है।
नए सिरे से ट्यूमर के गठन के साथ एक रिलेपशन वर्षों बाद (तथाकथित पुनरावृत्ति) भी संभव है। वसूली की संभावना ट्यूमर के प्रकार और निदान के समय पर निर्भर करती है।
कोर्स
कैंसर के पाठ्यक्रम को विभिन्न चरणों में विभाजित किया गया है। यहां निर्णायक कारक यह है कि ट्यूमर कैसे फैलता है और क्या यह लिम्फ नोड्स या अन्य अंगों को प्रभावित करता है।
यदि पेट का कैंसर प्रारंभिक अवस्था में है, तो यह अपेक्षाकृत छोटा है और यह केवल गैस्ट्रिक म्यूकोसा की सतही परतों में पाया जा सकता है। यदि ट्यूमर अब बढ़ने लगता है, तो यह पेट में फैलता है और गैस्ट्रिक म्यूकोसा की गहरी ऊतक परतों में भी प्रवेश करता है।
अंत में, यह हो सकता है कि वह भी इन्स पेरिटोनियम या आसपास के लिम्फ नोड्स में प्रवेश करता है और अन्य अंगों तक पहुंचता है, उदाहरण के लिए रक्तप्रवाह के माध्यम से - इसे दूर के मेटास्टेसिस (बेटी ट्यूमर) कहा जाता है।
I-III चरणों में दूर के मेटास्टेस नहीं होते हैं और केवल पृथक लिम्फ नोड भागीदारी होती है। बेटी के ट्यूमर के मौजूद होते ही अंतिम चरण IV मौजूद होता है।
रोग का पाठ्यक्रम रोगी से दूसरे रोगी में भिन्न होता है और यह इस बात पर निर्भर करता है कि थेरेपी कितनी जल्दी शुरू होती है और कितनी अच्छी तरह से काम करती है। यदि बेटी के ट्यूमर हैं, तो ये प्रभावित अंग के आधार पर विभिन्न जटिलताओं को ट्रिगर करते हैं। इसलिए, प्रत्येक प्रभावित रोगी को अपनी बीमारी के संभावित पाठ्यक्रम के बारे में इलाज करने वाले डॉक्टर से सीधे बात करनी चाहिए।
गैस्ट्रिक कैंसर का अंत-चरण
दुर्भाग्य से, आज पेट के कैंसर के हर रूप को ठीक करना संभव नहीं है। यदि कोई टर्मिनल चरण की बात करता है, तो इसका मतलब है कि कैंसर से पूरी तरह से नहीं लड़ा जा सकता है। इसके कई कारण हो सकते हैं।
पेट का कैंसर आम है बहुत देर से पहचाना और पहले से ही तथाकथित मेटास्टेस का गठन किया है - अर्थात्, ट्यूमर कोशिकाएं बस गई हैं और अब अन्य अंगों में बेटी ट्यूमर का गठन कर रही हैं। कुछ ट्यूमर भी हो सकते हैं बेकार क्योंकि वे बहुत बड़ी रक्त वाहिकाओं के करीब हैं - या यहां तक कि उनके साथ एक साथ बड़े हो गए हैं - और ऐसा निष्कासन अब संभव नहीं है।
इसके अलावा, कुछ रोगी अब एक में नहीं हैं शारीरिक हालतजो एक ऑपरेशन की अनुमति देते हैं, उदाहरण के लिए, क्योंकि वे गंभीर कोमोरिडिटी से पीड़ित हैं या क्योंकि उनका बुढ़ापे एक ऑपरेशन को भी खतरनाक बनाता है।
यदि कोई मरीज इस तरह के अंतिम चरण के गैस्ट्रिक कैंसर में है, तो थेरेपी अब एक बार और सभी के लिए कैंसर को हराने पर ध्यान केंद्रित नहीं करती है, बल्कि इससे प्रभावित व्यक्ति को यथासंभव लंबे समय तक और दर्द से मुक्त रहने में सक्षम बनाता है। इस दृष्टिकोण को कभी-कभी के रूप में संदर्भित किया जाता है प्रशामक थेरेपी.
प्रशामक चिकित्सा में कई स्तंभ होते हैं। एक तरफ, एक कैंसर के विकास और इस प्रकार प्रभावित व्यक्ति को सीमित करने की कोशिश करता है जितना संभव हो उतना समय दूसरी ओर, एक होने की कोशिश करता है यथासंभव सर्वोत्तम शिकायतों को दूर करने के लिए। उत्तरार्द्ध में मुख्य रूप से व्यक्तिगत दर्द चिकित्सा शामिल होती है, पेट के कैंसर के रूप में, लेकिन इसकी संभावित बेटी ट्यूमर भी गंभीर दर्द का कारण बन सकता है।
सहवर्ती लक्षण जैसे कि नाराज़गी और अतिप्रवाह भी कम हो जाते हैं। के गठन के रूप में जटिलताओं जलोदर या एक तीव्र गैस्ट्रिक रक्तस्राव इनका इलाज भी किया जा सकता है - अक्सर एक रोगी के रूप में।
आगे के पाठ्यक्रम में, रोगियों को भोजन के सेवन के साथ मदद की भी आवश्यकता होती है। उदाहरण के लिए, ट्यूमर पेट में एक कसना बना सकता है कि भोजन अब अतीत में नहीं मिल सकता है। इसके लिए कई उपचार विकल्प भी हैं, जिन पर डॉक्टर, रोगी और रिश्तेदारों के बीच घनिष्ठ सहयोग पर चर्चा और निर्णय किया जाना चाहिए ताकि रोगी लंबे समय तक इसके साथ रह सकें। रिश्तेदारों और रोगियों के लिए प्रशिक्षण या एक नर्सिंग सेवा की कमीशनिंग अक्सर आवश्यक होती है।
ट्यूमर को यथासंभव लंबे समय तक रखने के लिए, विभिन्न विकल्प हैं जिन पर चर्चा की जा सकती है और उपस्थित चिकित्सक के साथ व्यक्तिगत रूप से चयन किया जा सकता है। पेट के कैंसर का प्रकार एक निर्णायक भूमिका निभाता है कि क्या कोई चिकित्सा विकल्प काम कर सकता है।
तो क्या ए कीमोथेरपी या विकिरण सहायक बनें। कुछ ट्यूमर के लिए, अब ऐसी दवाएं भी हैं जो विशिष्ट एंटीबॉडी के साथ काम करती हैं और इस तरह सीधे ट्यूमर पर "हमला" कर सकती हैं।
अंत में, किसी को बीमारी के कारण होने वाले भावनात्मक बोझ को नजरअंदाज नहीं करना चाहिए। अस्पताल अक्सर भी देते हैं मनोवैज्ञानिक मदद और एक सामाजिक सेवा जो देखभाल और संबंधित समस्याओं के आगे संगठन के साथ रोगियों और रिश्तेदारों की मदद कर सकती है। इस तरह की जगह को एक प्रशामक चिकित्सा वार्ड में भी आयोजित किया जा सकता है, जिसमें विशेषज्ञों की सहायता से रोगी को अंतिम बार सबसे सुखद संभव दिया जा सकता है।