अग्न्याशय अग्न्याशय
परिभाषा
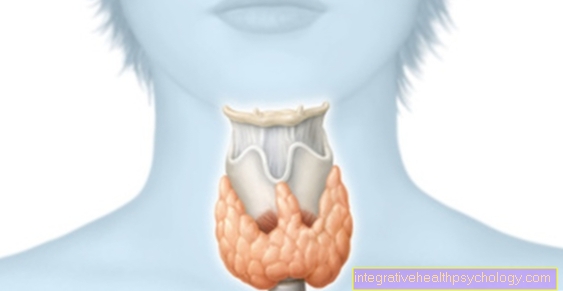
मानव अग्न्याशय (अग्न्याशय) दो भागों से बना होता है जिसे एक्सोक्राइन और अंतःस्रावी के रूप में जाना जाता है।
अग्न्याशय का बाहरी हिस्सा पाचन एंजाइम और बाइकार्बोनेट का उत्पादन करता है और एक आउटलेट वाहिनी के माध्यम से छोटी आंत में इसके स्राव को जारी करता है। एंजाइमों का उपयोग पोषक तत्वों को तोड़ने के लिए किया जाता है, जबकि बाइकार्बोनेट भोजन के गूदे में निहित गैस्ट्रिक एसिड को बेअसर करता है।
वर्तमान रक्त शर्करा के स्तर के आधार पर, अंतःस्रावी तंत्र इंसुलिन या इसके समकक्ष ग्लूकागन का उत्पादन करता है। ये हार्मोन आंतों में नहीं, बल्कि खून में निकलते हैं।
यदि अग्न्याशय के दो या दोनों भागों में से एक इसके कार्य में बिगड़ा हुआ है, तो विशेषज्ञ अग्नाशयी हाइपोफंक्शन या अग्नाशयी अपर्याप्तता की बात करता है। अक्सर केवल दो भागों में से एक में हानि दिखाई देती है, जिससे कि अग्न्याशय के बहिःस्रावी या अंतःस्रावी हाइपोफंक्शन की बात की जाती है।
हालांकि, बाद के शब्द का उपयोग शायद ही कभी किया जाता है, क्योंकि यह केवल मधुमेह मेलेटस (सीमित इंसुलिन उत्पादन) का सवाल है।

का कारण बनता है
एक अंडरएक्टिव अग्न्याशय के कारण बेहद विविध हैं। यदि केवल अंतःस्रावी (इंसुलिन-विमोचन) भाग प्रभावित होता है, तो यह हाइपोफंक्शन एक मधुमेह मेलेटस बीमारी से संबंधित है।
इंसुलिन पैदा करने वाली अग्न्याशय कोशिकाएं या तो उम्र (टाइप 2 डायबिटीज) के कारण "खराब हो जाती हैं" या ऑटोएंटीबॉडी (टाइप 1 डायबिटीज) द्वारा हमला करती हैं।
यह बहिःस्रावी अग्नाशय के साथ अलग है। यदि यह पहले से ही बचपन में होता है, तो यह आमतौर पर सिस्टिक फाइब्रोसिस का परिणाम होता है। वयस्कों में, अब तक का सबसे आम कारण अग्न्याशय (अग्नाशयशोथ) की तीव्र या पुरानी सूजन है।
एक पित्त पथरी द्वारा पित्ताशय की थैली और अग्न्याशय के सामान्य वाहिनी की रुकावट के परिणामस्वरूप सबसे अधिक सूजन होती है। यह स्राव के निर्माण का कारण बनता है और इसमें शामिल एंजाइम अग्न्याशय पर हमला करते हैं।
पुरानी सूजन ज्यादातर पुरानी शराब की खपत से उत्पन्न होती है।
निदान
एक सक्रिय अग्न्याशय के निदान के संबंध में, अंग के एक्सोक्राइन और अंतःस्रावी भागों के बीच एक अंतर किया जाना चाहिए। दोनों बीमारियों के मामले में, चिकित्सक यह अनुमान लगाने के लिए चिकित्सा इतिहास (रोगी परामर्श) और शारीरिक परीक्षा का उपयोग कर सकता है कि एक सक्रिय अग्न्याशय की उपस्थिति कितनी संभावना है।
यदि अंतःस्रावी हाइपोफ़ंक्शन, अर्थात् मधुमेह मेलेटस बीमारी, का संदेह है, तो कार्यक्षमता का आकलन करने के लिए विभिन्न परीक्षण किए जाते हैं। वे सभी इस बात की जांच करने पर आधारित हैं कि अग्न्याशय किस हद तक रक्त शर्करा के स्तर को सामान्य सीमा के भीतर रखने में सक्षम है।
सुबह खाली पेट पर रक्त शर्करा के स्तर की माप, एचबीए 1 सी मूल्य का निर्धारण और ओजीटीटी परीक्षण (मौखिक ग्लूकोज सहिष्णुता परीक्षण) के कार्यान्वयन इसके लिए उपयुक्त हैं।
उत्तरार्द्ध के साथ, परीक्षण व्यक्ति को एक विशेष शर्करा पीने का समाधान प्राप्त होता है और एक या दो घंटे बाद उसका रक्त शर्करा मापा जाता है।
संभावित एक्सोक्राइन अग्नाशयी अपर्याप्तता का निदान करने के लिए, आमतौर पर मल में पाचन एंजाइम इलास्टेज -1 और काइमोट्रिप्सिन की एकाग्रता को मापा जाता है। मल में इन एंजाइमों की एक कम घटना अग्न्याशय में एक बिगड़ा हुआ उत्पादन का सुझाव देती है।
यह परीक्षा अपेक्षाकृत कम प्रयास से जुड़ी है और आम तौर पर संतोषजनक परिणाम प्रदान करती है। अलग-अलग मामलों में एक सेक्रेटिन-पैनक्रोज़ाइमिन परीक्षण आवश्यक हो सकता है। इन हार्मोनों के प्रशासन के बाद, अग्न्याशय की स्रावी क्षमता की जाँच छोटी आंत तक धकेल दी जाती है।
वैसे भी इलास्टस क्या है? ऐसा करने के लिए, लेख पढ़ें: इलास्टेज
एक अग्न्याशय अग्न्याशय के लक्षण
एक अंतःस्रावी अग्नाशय के कारण के आधार पर बहुत परिवर्तनशील लक्षण होते हैं।
यदि हाइपोफ़ंक्शन एंडोक्राइन कोशिकाओं के विनाश पर आधारित है जो कि ऑटोएंटिबॉडीज़ (मधुमेह मेलेटस टाइप 1) से होता है, तो लक्षण अक्सर अचानक दिखाई देते हैं और कभी-कभी घंटों के भीतर जीवन-धमकी की स्थिति में विकसित होते हैं।
प्रभावित लोगों को आमतौर पर पसीने की शिकायत होती है, पेशाब करने की बहुत अधिक इच्छा और ऐसी तेज प्यास कि वे कभी-कभी एक दिन में पांच लीटर से अधिक तरल पीते हैं!
चूंकि तीव्र अंतःस्रावी अग्नाशयी हाइपोकैक्शन से मधुमेह कोमा हो सकता है और अंत में मृत्यु भी हो सकती है, यदि इस तरह के लक्षण मौजूद हों तो आपातकालीन चिकित्सा सहायता को तुरंत बुलाया जाना चाहिए। यदि, दूसरी तरफ, अग्न्याशय की अंतःस्रावी हाइपोफंक्शन अंग की उम्र से संबंधित कमजोर होने का परिणाम है, यह आमतौर पर एक लंबी अवधि की प्रक्रिया है जो महीनों और वर्षों तक होती है।
इसके बारे में मुश्किल बात यह है कि प्रभावित होने वालों को आमतौर पर कोई लक्षण महसूस नहीं होता है, जबकि हाइपोफंक्शन के कारण रक्त शर्करा के स्तर में वृद्धि से नुकसान हो सकता है (जैसे रक्त वाहिका की दीवारों या नसों को नुकसान)।
चूंकि अग्न्याशय के बहिःस्रावी हाइपोफंक्शन के मामले में पाचन एंजाइम अब पर्याप्त संख्या में उत्पन्न नहीं होते हैं, भोजन के साथ आपूर्ति किए गए पोषक तत्वों के कुछ हिस्सों को बिना पकाए निकाला जाता है।
उदाहरण के लिए, बिना पका हुआ वसा मल के साथ उत्सर्जित होता है, जिससे यह असामान्य रूप से हल्का और बदबूदार होता है। यह एक वसायुक्त मल के रूप में जाना जाता है।
कभी-कभी जीर्ण दस्त, पेट दर्द और पेट फूलना भी होता है। इसके अलावा, भोजन में वसा अक्सर मतली और मतली का कारण बनता है।
चूंकि न केवल वसा, बल्कि अन्य पोषक तत्व भी पूरी तरह से पच नहीं सकते हैं, अंततः वजन घटाने या, बच्चों में, अपर्याप्त वजन बढ़ने ("विफल होने के लिए") है।
समय के साथ, कुछ लोगों में रक्तस्राव की प्रवृत्ति बढ़ जाती है, जैसे अक्सर नाक बहना या असामान्य रूप से बड़ी चोट लगने की प्रवृत्ति। यह विटामिन के के कम अवशोषण के कारण है। चूंकि अग्न्याशय (अग्नाशयशोथ) की सूजन से अग्न्याशय के बहिःस्रावी हाइपोटेंशन को अक्सर ट्रिगर किया जाता है, प्रभावित कुछ लोगों को भी पहले इस सूजन के लक्षण महसूस होते हैं: एक बेल्ट के आकार का ऊपरी पेट दर्द जो पीठ में विकिरण कर सकता है।
इस पर अधिक: उदर अपर्याप्तता के लक्षण
इलाज
अंतःस्रावी अग्न्याशय हाइपोफंक्शन (मधुमेह मेलेटस) का उपचार रक्त शर्करा के स्तर को सामान्य करना है।
टाइप 2 मधुमेह के मामले में, गोलियों के रूप में मौखिक चिकित्सा अक्सर संभव होती है; आमतौर पर इस्तेमाल की जाने वाली दवा मेटफॉर्मिन है।
इस बीच, हालांकि, मौखिक रूप से लागू मधुमेह दवाओं की एक विस्तृत श्रृंखला है, ताकि सबसे उपयुक्त सक्रिय संघटक के चयन के बारे में एक व्यक्तिगत निर्णय एक इंटर्निस्ट (मधुमेह विशेषज्ञ) के साथ मिलकर किया जाना चाहिए।
अधिक उन्नत मामलों में, साथ ही टाइप 1 डायबिटीज मेलिटस के साथ, इंसुलिन का इंजेक्शन लगाना अपरिहार्य है। इसके लिए विभिन्न योजनाएं हैं, जिनमें से सबसे उपयुक्त डॉक्टर के साथ मिलकर चुना जाना चाहिए। बहुत स्पष्ट रूप से परिभाषित इंजेक्शन समय और मात्रा वाली योजनाओं को रोगी को बहुत अधिक सोचने की आवश्यकता नहीं होती है, लेकिन पोषण और शारीरिक व्यायाम के मामले में उन्हें गंभीर रूप से सीमित कर देता है।
इसलिए, ऐसी योजनाओं का उपयोग अक्सर बुजुर्गों द्वारा किया जाता है। दूसरी ओर, छोटे रोगी अक्सर तथाकथित "तीव्र" योजनाओं के साथ खुश होते हैं, जिन्हें अधिक संगठनात्मक प्रयास की आवश्यकता होती है, लेकिन अधिक लचीलापन भी प्रदान करते हैं।
एक्सोक्राइन अग्नाशयी हाइपोफंक्शन के मामले में, कारण को हटाने का सबसे बड़ा महत्व है।
इसलिए शराब का सेवन जितना संभव हो उतना कम किया जाना चाहिए या सबसे अच्छा, बंद कर दिया जाना चाहिए।
यदि एक पित्त पथरी मौजूद है, तो उसे पहले उपयुक्त उपायों के साथ हटा दिया जाना चाहिए। बाद का उपचार अपर्याप्त रूप से उत्पादित पाचन एंजाइमों के प्रतिस्थापन पर आधारित है। इस प्रयोजन के लिए, अग्नाशय नामक एंजाइम का मिश्रण सूअरों के अग्न्याशय से प्राप्त होता है। वैकल्पिक रूप से, हर्बल तैयारियां भी हैं।
एंजाइमों के अलावा, वसा में घुलनशील विटामिन ए, डी, ई और के को भी अधिक गंभीर मामलों में प्रतिस्थापित किया जाना चाहिए।
कृपया यह भी पढ़ें:
- मधुमेह की चिकित्सा
- मधुमेह मेलेटस के लिए दवाएं
एक सक्रिय अग्न्याशय के लिए पोषण
यदि आप एक अंडरएक्टिव एंडोक्राइन अग्न्याशय (डायबिटीज मेलिटस) से प्रभावित होते हैं, तो उपचार योजना से आवश्यक पोषण संबंधी नियम निकलते हैं, जिन्हें आपको अपने मधुमेह विशेषज्ञ के साथ मिलकर तैयार करना चाहिए।
यह बिना कहे चला जाता है कि कार्बोहाइड्रेट के सेवन की निगरानी विशेष रूप से महत्वपूर्ण है, क्योंकि इससे रक्त शर्करा का स्तर विशेष रूप से जल्दी और दृढ़ता से बढ़ जाता है।
नतीजतन, शर्करा युक्त भोजन की खपत को यथासंभव कम किया जाना चाहिए और, आदर्श रूप से, रक्त शर्करा के स्तर की स्व-निगरानी द्वारा निगरानी की जानी चाहिए।
चूंकि प्रोटीन और वसा रक्त शर्करा के स्तर को अधिक धीरे-धीरे और कम दृढ़ता से बढ़ाते हैं, इसलिए स्वस्थ लोगों की तुलना में कुल आहार में उनकी हिस्सेदारी बढ़ाई जानी चाहिए। इसके अलावा, दिन में कई छोटे भोजन कुछ बड़े भोजन की तुलना में अधिक उचित होते हैं।
एक्सोक्राइन अग्नाशयी हाइपोफंक्शन के साथ, कई रोगी अपने आहार में वसा की मात्रा को कम करके अपने लक्षणों से राहत का अनुभव करते हैं। बीमारी की अप्रिय अभिव्यक्तियों का मुख्य कारण होता है बिना पचा हुआ वसा (बदबूदार दस्त, पेट दर्द, पेट फूलना)।
हालांकि, भोजन से पहले स्थानापन्न एंजाइमों की लगातार आपूर्ति कुपोषण और विटामिन की कमी को रोकने के लिए रोग के विकास के लिए निर्णायक महत्व है।
कृपया यह भी पढ़ें: डायबिटीज में आहार
रोग का कोर्स
एक मौजूदा अंडरएक्टिव अग्न्याशय को उलटा नहीं किया जा सकता है, भले ही यह एक अंतःस्रावी या एक्सोक्राइन हानि हो।
लेकिन भले ही वे प्रभावित अपने जीवन के बाकी हिस्सों के लिए खुद को बीमारी से जूझते हुए देखते हों, लेकिन आज उपलब्ध साधनों से इस बीमारी के अधिकांश प्रभाव बहुत सकारात्मक रूप से प्रभावित हो सकते हैं।
विशेष रूप से अंतःस्रावी हाइपोफ़ंक्शन (मधुमेह मेलेटस) के मामले में, लक्षण आमतौर पर एक पूर्ण न्यूनतम तक कम हो सकते हैं और रोगी पर वास्तविक तनाव बेहद महत्वपूर्ण चिकित्सीय अनुशासन तक सीमित है।
बहरहाल, समय के साथ आमतौर पर अंग के कामकाज में धीरे-धीरे गिरावट आती है। इन और उनके संभावित परिणामों की निगरानी करने में सक्षम होने के लिए, नियमित चेक-अप के लगातार अनुपालन की जोरदार सिफारिश की जाती है।
परिणाम
अंतःस्रावी अग्नाशयी हाइपोफ़ंक्शन (मधुमेह मेलेटस) के बारे में मुश्किल बात यह है कि यह आमतौर पर लंबे समय तक किसी भी लक्षण के बिना रहता है और फिर भी कभी-कभी गंभीर परिणामी क्षति का कारण बनता है, जो कभी-कभी जीवन के लिए खतरा पैदा करता है।
अंतःस्रावी हाइपोफ़ंक्शन के परिणामों में संवहनी कैल्सीफिकेशन (जो बाद में दिल के दौरे या स्ट्रोक पैदा कर सकता है), गुर्दे की क्षति (डायबिटिक नेफ्रोपैथी), बिगड़ा हुआ दृष्टि (डायबिटिक रेटिनोपैथी) या तंत्रिका तंत्र (डायबिटिक न्यूरोपैथी) को नुकसान पहुंचाता है। का एक और एपिसोड
रोग डायबिटिक पैर है जिसमें डायबिटिक पोत और तंत्रिका क्षति के कारण घाव भरने में बाधा होती है।
गंभीर मामलों में, यह माध्यमिक रोग यहां तक कि व्यक्तिगत पैर की उंगलियों या यहां तक कि अंगों को विच्छेदन करना आवश्यक बना सकता है।
चिकित्सा दिशानिर्देशों और विभिन्न विशेषज्ञों (विशेष रूप से मधुमेह विशेषज्ञ, नेत्र रोग विशेषज्ञ, न्यूरोलॉजिस्ट) द्वारा नियमित जांच में अनुशासित पालन इन अनुक्रम की प्रगति को धीमा कर सकता है!
अग्न्याशय के बहिःस्रावी हाइपोफंक्शन अक्सर समय के साथ वजन घटाने की ओर जाता है यदि चिकित्सा दिशानिर्देशों का पर्याप्त रूप से पालन नहीं किया जाता है (भोजन से पहले वैकल्पिक तैयारी का अनियमित सेवन)।
जबकि वजन कम करना कुछ पीड़ितों के लिए असुविधाजनक नहीं है, कई लोग दीर्घकालिक कुपोषण के नकारात्मक प्रभावों को कम करते हैं: न केवल शरीर द्वारा अवशोषित ऊर्जा कम होती है, बल्कि वसा में घुलनशील विटामिन ए, डी, ई और के का अवशोषण भी प्रतिबंधित होता है, वजन में कमी विटामिन की कमी के साथ है।
व्यक्तिगत विटामिन वर्गों के कार्यों के आधार पर, इससे संक्रमण के लिए संवेदनशीलता बढ़ सकती है और दृश्य तीक्ष्णता (विटामिन ए), भंगुर हड्डियां (विटामिन डी) या ब्लीड (विटामिन के) की वृद्धि की प्रवृत्ति बढ़ सकती है।
आपको इस विषय में भी रुचि हो सकती है: विटामिन की कमी