पेरिओडाँटल रोग
समानार्थक शब्द
पीरियडोन्टियम की सूजन, एपिकल पीरियोडोंटाइटिस, सीमांत पीरियोडोंटाइटिस, गलत तरीके से: पीरियोडॉन्टल डिजीज (तारीख से बाहर)
परिभाषा
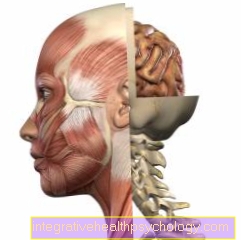
दंत शब्दावली में, पीरियडोंटाइटिस शब्द का अर्थ है पीरियडोंटियम के भीतर भड़काऊ प्रक्रियाओं का प्रसार।
मसूड़ों, दंत सीमेंट, जबड़े और उसके डिब्बे में दांत की तरह फाइबर के निलंबन को प्रभावित किया जा सकता है।
सामान्य
पीरियडोंटाइटिस सबसे आम बीमारियों में से एक है।
लगभग हर दूसरे से तीसरे व्यक्ति को मसूड़ों को प्रभावित करने वाली सूजन प्रक्रियाओं से उनके जीवन के दौरान कम से कम एक बार पीड़ित होता है (मसूड़ा) या दांत समर्थन प्रणाली के अन्य भागों को प्रभावित करते हैं। दंत चिकित्सा में, दो प्रकार के पेरियोडोंटाइटिस के बीच एक अंतर किया जाता है, तथाकथित एपिकल (दांत की जड़ की नोक से शुरू) और सीमांत (गमलाइन से शुरू) पेरियोडोंटाइटिस।
हालांकि, दोनों प्रकारों को एक दूसरे से पूरी तरह से अलग नहीं किया जा सकता है, क्योंकि कई मामलों में वे विलय कर सकते हैं। दांत जड़ की नोक का मुख्य कारण (सर्वोच्च) आउटगोइंग पीरियडोंटाइटिस एक दांत से रोगजनकों और / या भड़काऊ कारकों का हस्तांतरण है जो बाजार में पीरियडोंटियम की संरचनाओं को नहीं बेचा गया है।
तथाकथित सीमांत पीरियोडोंटाइटिस को गमलाइन के नीचे दंत पट्टिका के उप-समूह द्वारा देखे गए अधिकांश मामलों में ट्रिगर किया गया है।
पीरियडोंटल डिजीज के कारण
अपर्याप्त मौखिक स्वच्छता, या बस पूरी तरह से बाहर नहीं किया जाता है, स्थायी रूप से दांत पदार्थ को नुकसान पहुंचा सकता है। परिणाम मुख्य रूप से एक नरम पट्टिका का निर्माण होता है जो दांत के पदार्थ की सतह पर बैठ जाता है और समय पर ठोस टार्टर को कठोर कर देता है। ये जमा बैक्टीरिया के चयापचय से खाद्य अवशेषों और अपशिष्ट उत्पादों दोनों से बने होते हैं।
यदि पट्टिका को लंबे समय तक नहीं हटाया जाता है, तो यह मुख्य रूप से कैरियस दोष के गठन का कारण बन सकता है। गमलाइन के नीचे के क्षेत्रों में पट्टिका के डूबने का जोखिम भी है। परिणाम गहरी गम जेब का गठन है। आगे के बैक्टीरिया और / या अन्य रोगजनक इन जेबों के अंदरूनी हिस्सों में पलायन कर सकते हैं और वहां गुणा कर सकते हैं। इस बिंदु पर भी, बैक्टीरिया अपशिष्ट उत्पादों का उत्पादन करते हैं जो दांतों की जड़ों और मसूड़ों पर हानिकारक प्रभाव डालते हैं। एक नियम के रूप में, परिणाम विभिन्न रक्त कोशिकाओं (विशेष रूप से ल्यूकोसाइट्स) के आव्रजन और विशिष्ट सूजन कारकों के गठन के साथ भड़काऊ प्रक्रियाओं का विकास है।
यदि इस पीरियडोंटाइटिस के उचित उपचार की उपेक्षा की जाती है, तो भड़काऊ प्रक्रियाएं अनिवार्य रूप से फैल जाती हैं और अंततः पीरियोडॉन्टियम की अन्य संरचनाओं को भी प्रभावित करती हैं। पेरियोडोंटाइटिस (आमतौर पर बैक्टीरिया) विकसित होता है।
जनसंख्या का मुख्य भाग "शब्द" से परिचित हैपेरिओडाँटल रोग", जो बिल्कुल वर्णित बीमारी का वर्णन करता है, बहुत अधिक सामान्य है। दंत चिकित्सा के दृष्टिकोण से, हालांकि, यह नाम पूरी तरह से गलत है, क्योंकि भड़काऊ बीमारियां आम तौर पर "-आइटिस" के साथ समाप्त होती हैं, जबकि पीरियोडोंटोसिस शब्द का अर्थ है बिना किसी भड़काऊ प्रक्रियाओं के मसूड़ों के घटकों में गिरावट।
पीरियडोंटल बीमारी के रूप
क्रोनिक पीरियडोंटल डिजीज क्या है?
क्रोनिक पीरियोडोंटाइटिस दांत सहायक प्रणाली की धीरे-धीरे बढ़ने वाली बीमारी है। ठहराव के लंबे चरण (ठहराव) और प्रगति के छोटे चरण (प्रगति) विशेषता हैं। क्रोनिक पीरियोडोंटाइटिस पेरियोडोंटल बीमारी का सबसे आम रूप है।
ट्रिगर्स में सबजिवलिंग पट्टिका (मसूड़ों के नीचे) और विशेषता ललाट रोगाणु शामिल हैं।
एचआईवी, डायबिटीज मेलिटस, ऑस्टियोपोरोसिस और विभिन्न त्वचा और श्लेष्म झिल्ली रोगों जैसे सामान्य चिकित्सा रोग भी ट्रिगर हो सकते हैं।
डेन्चर की विशेष रूप से जांच की जानी चाहिए, बीमार-फिटिंग डेन्चर या अच्छी तरह से फिटिंग नहीं या पुराने मुकुट और पुल भी बैक्टीरिया के लिए अच्छे प्रवेश बिंदु पेश कर सकते हैं। धूम्रपान और शराब का लगातार सेवन भी बीमारी की शुरुआत को बढ़ावा दे सकता है।
45 वर्ष से अधिक उम्र के रोगी अक्सर प्रभावित होते हैं। आमतौर पर सभी दांत क्रोनिक पीरियडोंटाइटिस से प्रभावित नहीं होते हैं, लेकिन व्यक्तिगत दांत क्षेत्र। ऊपरी और निचले सामने के दांत और ऊपरी पीछे के दाढ़ों को जोखिम वाले दांत माना जाता है।
विशेषता मंदी का गठन है, जो कि, मसूड़ों का स्पष्ट रूप से स्पष्ट प्रतिगमन है। दांत को अंतिम तीसरे तक उजागर किया जा सकता है और अक्सर संवेदनशील भी हो जाता है।
इसके अलावा, आवर्ती मसूड़ों के साथ बड़े पैमाने पर हड्डी का नुकसान होता है और प्रभावित दांत ढीले होते हैं और दांतों का खो जाना असामान्य नहीं है।
यहां अधिक जानकारी उपलब्ध है: पुरानी पीरियडोंटल बीमारी
आक्रामक पीरियडोंटल बीमारी क्या है?
क्रोनिक पीरियडोंटाइटिस के विपरीत, आक्रामक पीरियडोंटाइटिस कम बार होता है। यह तीन आयु-निर्भर रूपों, प्रीपुबर्टल पीरियोडोंटाइटिस, किशोर पीरियोडोंटाइटिस और वयस्क पीरियोडोंटाइटिस में विभाजित है।
क्रोनिक पीरियोडोंटाइटिस के विपरीत, यह बहुत तेजी से फैलता है और खून बह रहा मसूड़ों के साथ तेजी से हड्डी की हानि और सूजन गम जेब है। किशोरों को सबसे अधिक बार प्रभावित किया जाता है और एक पारिवारिक संचय मनाया जा सकता है, यही कारण है कि एक परिवार का इतिहास और परिवार के अन्य सदस्यों के उपचार का अर्थ है।
अपर्याप्त मौखिक स्वच्छता या यौवन के दौरान हार्मोनल परिवर्तन अक्सर आक्रामक पीरियडोंटाइटिस को ट्रिगर करने के लिए पर्याप्त हैं। लेकिन एक कमजोर प्रतिरक्षा प्रणाली या सामान्य चिकित्सा स्थितियां जैसे मधुमेह मेलेटस भी ट्रिगर हो सकती हैं।
बैक्टीरियल कॉम्प्लेक्स, तथाकथित मार्कर रोगाणु, जीवाणु संक्रमण के लिए जिम्मेदार होते हैं, जिससे एक्टिनोबैसिलस एक्टिनोमाइसिटोमाइटन प्रमुख रोगाणु के रूप में एक महत्वपूर्ण भूमिका निभाता है।
मसूड़े की सूजन पहले लक्षणों में से एक है। मसूड़ों को लाल और सूज जाता है। मसूड़ों से रक्तस्राव अनायास होता है। बैक्टीरिया दांत के साथ ढीले मसूड़ों के माध्यम से पलायन करते हैं और हड्डी पर जल्दी हमला करते हैं। परिणामस्वरूप हड्डी की हानि दांतों को ढीला करती है।
यदि बच्चे आक्रामक पीरियडोंटाइटिस से प्रभावित होते हैं, तो इससे दूध के दांतों का पूर्ण और समय से पहले नुकसान हो सकता है। किशोरों में, आक्रामक पीरियडोंटाइटिस आमतौर पर सभी दांतों को प्रभावित नहीं करता है, लेकिन अक्सर स्थायी केंद्रीय सामने वाले दांत और पहले स्थायी दाढ़ पर पाया जाता है।
तेजी से होने वाले हड्डियों के नुकसान को रोकने के लिए थेरेपी को जल्दी शुरू किया जाना चाहिए। उपचार पुरानी पीरियोडोंटाइटिस के समान है, केवल नियंत्रणों को अधिक बारीकी से जाली होना चाहिए, विशेष रूप से चिकित्सा की शुरुआत में, और एंटीबायोटिक का प्रशासन भी बैक्टीरियल गतिविधि को रोकने में मददगार हो सकता है।
यहाँ विषय के बारे में अधिक जानकारी प्राप्त करें: आक्रामक पीरियडोंटल बीमारी
एक्यूट नेक्रोटाइज़िंग अल्सरेटिव गिंगिवाइटिस क्या है?
तीव्र नेक्रोटाइज़िंग अल्सरेटिव जिंजिवाइटिस (ANUG) मसूड़ों की तेजी से सूजन और मसूड़ों के सहज रक्तस्राव का कारण बनता है। मसूड़ों को लाल कर दिया जाता है और सूजन हो जाती है, इसलिए अक्सर गंभीर दर्द होता है, जिससे इसे खाना मुश्किल हो जाता है और पर्याप्त मौखिक स्वच्छता की अनुमति नहीं देता है।
यह सूजन की प्रगति का कारण बनता है और अक्सर तीव्र नेक्रोटाइज़िंग अल्सरेटिव पीरियोडोंटाइटिस में बदल जाता है। ऊतक क्षय (परिगलन) काफी पहले होता है। यह बुखार और खराब सामान्य स्थिति के साथ हो सकता है।
इस विषय पर और अधिक पढ़ें: अनुग
एक्यूट नेक्रोटाइज़िंग अल्सरेटिव पेरियोडोंटाइटिस क्या है?
एक्यूट नेक्रोटाइज़िंग अल्सरेटिव पीरियंडोंटाइटिस (एएनयूपी) पीरियोडोंटाइटिस का एक विशेष रूप है जो आमतौर पर तीव्र नेक्रोटाइज़िंग अल्सरेटिव जिंजिवाइटिस (एएनयूजी) से उत्पन्न होता है।
एएनयूपी के मामले में, पीरियडोंटियम विशेष रूप से प्रभावित होता है। यह एक तीव्र प्रगति वाली सूजन है जो तीव्र दर्द के साथ होती है। यहां तक कि बीमारी की शुरुआत में, ऊतक क्षय (परिगलन) और अल्सर (अल्सरेशन) का गठन होता है। विशेषता अंतरजातीय स्थानों में जिंजिवल पैपिल्ले का क्षय है।
उपचार पूरी तरह से दांतों की सफाई और कीटाणुरहित कीटाणुओं के माध्यम से कीटाणुओं को कम करने पर केंद्रित है।इसके अलावा, रोग गंभीर होने पर एंटीबायोटिक देना मददगार हो सकता है। चूंकि नेक्रोटिक अल्सरेटिव पीरियंडोंटाइटिस अक्सर एक सामान्य चिकित्सा स्थिति से संबंधित होता है, इसलिए आपको एक इंटर्निस्ट द्वारा भी जांच की जानी चाहिए।
आप इसके बारे में अधिक जानकारी यहाँ पा सकते हैं: ANUP
जोखिम
धूम्रपान और पीरियडोंटल बीमारी
कई अन्य बीमारियों के साथ, धूम्रपान एक प्रमुख जोखिम कारक है। अध्ययनों में पाया गया है कि प्रति दिन औसतन 10 सिगरेट के साथ धूम्रपान करने वालों को पीरियडोंटल बीमारी होने की संभावना अधिक होती है। धूम्रपान करने वालों में यह बीमारी काफी तेजी से बढ़ती है।
सिगरेट का धुआँ पीरियडोंटाइटिस के रोगाणु के विकास का पक्षधर है। इसके अलावा, निकोटीन को रूट सतहों और मसूड़े की जेब में जमा किया जा सकता है और ऊतक पर नकारात्मक प्रभाव पड़ता है।
आप भी इसमें रुचि ले सकते हैं: धूम्रपान छोड़ें - लेकिन कैसे?
गर्भावस्था में पीरियडोंटल बीमारी
गर्भावस्था के दौरान एक महिला के शरीर में हार्मोनल परिवर्तन के कारण, मौखिक श्लेष्मा और पीरियडोंटियम (मसूड़ों) की सूजन और बीमारियों का खतरा बढ़ जाता है।
के लिए डॉकिंग साइट्स (रिसेप्टर्स) हैं एस्ट्रोजन तथा प्रोजेस्टेरोन। नतीजतन, गर्भावस्था के दौरान तेजी से मौजूद हार्मोन मौखिक श्लेष्म को प्रभावित कर सकते हैं और रोगों को ट्रिगर कर सकते हैं।
गर्भावस्था के दौरान पेरियोडोंटल बीमारी का उपचार बहुत महत्वपूर्ण है। जानवरों में किए गए अध्ययनों से पता चला है कि मां में अनुपचारित पीरियंडोंटाइटिस से अजन्मे बच्चे में समय से पहले जन्म का खतरा बढ़ जाता है।
सहवर्ती लक्षण
पीरियडोंटाइटिस को अक्सर प्रभावित लोगों द्वारा पहचाना नहीं जाता है, क्योंकि यह पहली बार में कोई स्पष्ट लक्षण पैदा नहीं करता है। कुछ संकेत हैं जिन्हें हाइलाइट किया जा सकता है जो मौजूदा या विकासशील पीरियडोंटल बीमारी का संकेत दे सकते हैं।
इन संकेतों में रक्तस्राव मसूड़ों में वृद्धि, मसूड़ों की सूजन, संवेदनशील दाँत गर्दन उजागर, ध्यान देने योग्य खराब सांस, मसूड़ों में कमी ()मसूड़ा-मंदी), मुंह में अप्रिय स्वाद, या यहां तक कि दांतों को कुतरना।
ज्यादातर मामलों में, पीरियडोंटाइटिस के बाद मसूड़ों की सूजन (तथाकथित मसूड़ों की बीमारी) होती है। मसूड़े की सूजन) आगे। इसके माध्यम से व्यक्त किया जाता है सूजन, लालपन तथा दर्द मसूड़ों की। जब आप अपने दांतों को ब्रश करते हैं तो यह बहुत दर्दनाक होता है।
पीरियडोंटाइटिस के मुख्य लक्षणों के अलावा (सूजन, जेब की गहराई, हड्डी की हानि), कुछ लक्षण भी हैं। ये (अनिवार्य रूप से) नहीं होते हैं, लेकिन वे नैदानिक तस्वीर को जटिल करते हैं। ये सारांश में सूचीबद्ध हैं: सूजन या संकोचन मसूड़ों के (मसूड़े), खून बह रहा है, fistulas, दाँत प्रवास, -tilts, -एक्सटेंशन, दाँत ढीला करना, दाँत झड़ना, सांसों की बदबू।
विषय पर अधिक पढ़ें: पीरियोडॉन्टल पॉकेट्स - पहचान और इलाज
दर्द
पीरियडोंटाइटिस का दर्द दर्द के लिए व्यक्ति की संवेदनशीलता और पीरियडोंटाइटिस की अवस्था पर निर्भर करता है।
शुरुआत में, आप अक्सर अपने दांतों को ब्रश करते समय अप्रिय दर्द का अनुभव करते हैं क्योंकि मसूड़ों में सूजन होती है। मसूड़ों का प्रतिगमन, जो प्रगतिशील पीरियडोंटल बीमारी से जुड़ा होता है, जिसके परिणामस्वरूप दांतों की गर्दन खुल जाती है। यह बहुत दर्दनाक हो सकता है, खासकर ठंड या गर्मी की जलन के मामले में।
मरीज समय-समय पर उपचार के बाद दर्द की रिपोर्ट करते हैं। हालाँकि, ये हैं हीलिंग दर्द। उपचार के दौरान, संज्ञाहरण के कारण दर्द नहीं होता है। संवेदनाहारी के थमने के बाद, हीलिंग दर्द उठता है। यह इबुप्रोफेन जैसे दर्द निवारक के साथ कम किया जा सकता है। संभावित असुविधा के बावजूद उपचार बहुत महत्वपूर्ण है। यदि अनुपचारित छोड़ दिया जाता है, तो पीरियडोंटाइटिस हड्डी के नुकसान और दांतों की हानि की ओर जाता है।
सांसों की बदबू
खराब सांस की बढ़ती घटना पीरियोडोंटाइटिस के विकास का संकेत हो सकती है। गंध बैक्टीरिया द्वारा बनाया जाता है जो खुद को जमा करते हैं और किसी भी खाद्य अवशेषों को चयापचय करते हैं। यह सल्फर युक्त मध्यवर्ती उत्पादों का परिणाम है जो एक अप्रिय खराब सांस का कारण बनता है। यदि अच्छी मौखिक स्वच्छता के बावजूद 1 - 2 सप्ताह के बाद खराब सांस नहीं जाती है, तो कारण स्पष्ट करने के लिए दंत चिकित्सक से परामर्श किया जाना चाहिए।
यह भी पढ़ें: बुरी सांसों का ठीक से मुकाबला कैसे करें
पेरियोडोंटल बीमारी का उपचार
पीरियोडॉन्टल थेरेपी का मुख्य लक्ष्य भड़काऊ प्रक्रियाओं को शामिल करना और चिकित्सा सुनिश्चित करना है।
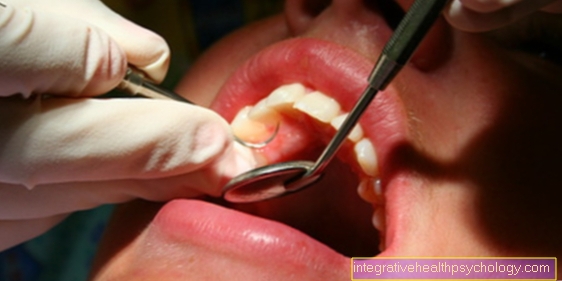
इसके अलावा, पेरियोडोंटल बीमारी की पुनरावृत्ति का जोखिम कम से कम होना चाहिए। इस कारण से, व्यापक स्क्रीनिंग आमतौर पर उपचार से पहले होती है। सबसे पहले, इलाज करने वाले दंत चिकित्सक को बीमारी की गंभीरता और सीमा का सटीक चित्र प्राप्त करना होगा। सफाई के व्यवहार और मौखिक स्वच्छता की संपूर्णता का विश्लेषण करना भी महत्वपूर्ण है। अभ्यासी बहुत सरल साधनों से ऐसा कर सकता है। शुरुआत करने के लिए, मसूड़ों की स्थिति (मसूड़ा) नंगी आंखों से देखा।
मसूड़ों के क्षेत्र में भड़काऊ प्रक्रियाएं मसूड़े की उपस्थिति को बहुत जल्दी प्रभावित करती हैं और दृश्य मलिनकिरण लाती हैं। एक बार गुलाबी, सामान्य रक्त की आपूर्ति के साथ हल्के रंग के मसूड़े तेजी से गहरे हो जाते हैं और नग्न आंखों से हमला करते दिखाई देते हैं। इसके अलावा, मसूड़े की जेब की सीमा और गहराई का आकलन किया जाता है। इस कारण से, एक संकीर्ण, स्केल की गई जांच को दांत के पदार्थ और मसूड़े के बीच दांत के साथ जेब में डाला जाता है। तथाकथित पीएसआई (पीरियडोंटल स्क्रीनिंग इंडेक्स) प्रत्येक दंत चतुर्थांश की जेब की गहराई का औसत मूल्य बनाता है, इसलिए इसका उपयोग केवल एक दांत पर किया जाता है (चतुर्थांश में सभी दांतों का प्रतिनिधि) मापा। एक बहुत अधिक सटीक विधि सभी गम जेब रिकॉर्ड करने के लिए है। प्रत्येक दांत के लिए छह मान दर्ज किए जाते हैं। यदि पीरियडोंटाइटिस व्यापक है, तो यह तथाकथित एक्स-रे अवलोकन लेने के लिए भी समझ में आता है (OPG)। यह रिकॉर्डिंग हड्डी की स्थिति का सटीक मूल्यांकन और इस प्रकार चिकित्सा के आगे के पाठ्यक्रम का आकलन करने में सक्षम बनाती है।
पीरियंडोंटाइटिस के उपचार को तीन चरणों में विभाजित किया जाता है, जो एक नियमित रोगनिरोधी नियुक्ति के बाद होता है। चिकित्सा की सटीक प्रक्रिया और तीव्रता (यानी बंद या खुले दांतों की सफाई के बीच का चुनाव), अधिकांश दंत चिकित्सा उपायों के साथ, प्रारंभिक स्थिति और रोग की आक्रामकता पर अत्यधिक निर्भर हैं।
पहले से वर्णित निदान और मूल्यांकन चरण स्वच्छता चरण द्वारा जारी है। इसका उपयोग रोगी के व्यक्तिगत सफाई व्यवहार का आकलन करने के लिए किया जाता है।
इसके अलावा, पूरे दांतों को तथाकथित उपचारकों (पेशेवर दांतों की सफाई, पीजेडआर, इलाज) की मदद से पेशेवर रूप से साफ किया जाता है। ये बाँझ हाथ के उपकरण हैं, जिनमें से छोर एक विशिष्ट कोण पर जमीन हैं। इस विशेष कटौती के लिए धन्यवाद, इलाज दांत संरचना के साथ निकटता से निर्देशित किया जा सकता है। परिणाम हार्ड (टैटार) और नरम (पट्टिका) पट्टिका का एक प्रभावी निष्कासन है। सभी पट्टिका जो गमलाइन के ऊपर है (supragingival) पूरी तरह से हटा दिया जाता है। इसके अलावा, रोगी को एक प्रकार की ओरल हाइजीन से परिचित कराया जाता है जो उसके लिए उपयुक्त होती है और डेंटल फ्लॉस और / या इंटरडेंटल ब्रश (इंटरडेंटल ब्रश) को संभालने के लिए समझाया जाता है। एक पेशेवर दांतों की सफाई करने और एक उपयुक्त दाँत ब्रश करने की तकनीक सीखने से, दाँत रखने वाले तंत्र की स्थिति में काफी सुधार हो सकता है। ज्यादातर मामलों में, पीरियडोंटाइटिस की तीव्र रोकथाम और चिकित्सा में कोई और उपचार उपाय नहीं जोड़ा जाना चाहिए।
हालांकि, यदि पीरियडोंटाइटिस अधिक उन्नत है, तो बंद उपचार चरण इस प्रकार है। इस चरण में, सभी गमलाइन के तहत (subgingival) जमा हटा दिया। स्वच्छता के चरण में उपयोग किए जाने वाले उपचार के अलावा, ध्वनि और / या अल्ट्रासाउंड द्वारा संचालित हाथ उपकरणों का भी उपयोग किया जाता है।
इस तरह, विशेष रूप से जिद्दी पट्टिका और टैटार को हटाया जा सकता है। दांतों को साफ करने के बाद, मसूड़ों को एक सप्ताह के उपचार का समय दिया जाता है, जिसके दौरान आमतौर पर जेब की गहराई काफी कम हो जाती है। फिर से जेब की गहराई को मापकर एक अलग नियंत्रण नियुक्ति में चिकित्सा की प्रगति का मूल्यांकन किया जाता है। थोड़ी कमी या विशेष रूप से गहरी निकास जेब (लगभग 7 मिमी की गहराई से) के मामले में, एक खुले उपचार विधि की शुरुआत करना अक्सर आवश्यक होता है। इस प्रक्रिया के दौरान, मसूड़ों को एक स्केलपेल के साथ शल्यचिकित्सा से खोला जाता है, और दंत चिकित्सक तब हटा सकता है (subgingival) दृष्टि के तहत कवरिंग कैरी करें। इसके अलावा, पहले से ही उत्पन्न होने वाले हड्डी के दोषों को एक ही सत्र में हड्डी स्थानापन्न सामग्री से भरा जा सकता है।
बेहतर दृश्यता के लाभ के अलावा, इस पद्धति में स्वाभाविक रूप से कुछ नुकसान भी हैं। उदाहरण के लिए, बंद प्रक्रिया की तुलना में चिकित्सा समय काफी लंबा है। यह तथ्य इस तथ्य के कारण है कि सर्जिकल चीरों मूल रूप से प्रवेश ऊतक को आघात का कारण बनता है। एक उपयुक्त एंटीबायोटिक का उपयोग करके पीरियोडॉन्टल उपचार की सफलता की संभावना कई बार बढ़ सकती है, क्योंकि अंततः कारण पट्टिका में बैक्टीरिया से अपशिष्ट उत्पाद होते हैं। तो यह रोकथाम के दौरान है (प्रोफिलैक्सिस) मौखिक गुहा के भीतर बैक्टीरियल उपनिवेशण को कम करने के लिए एक तात्कालिक सुदृढीकरण समझ में आता है। इसके अलावा, प्रभावित रोगी को अपने दांतों (तथाकथित) को ब्रश करने के बाद एक जीवाणुरोधी मुंह कुल्ला करने के लिए प्रोत्साहित किया जाता है पूरा मुंह कीटाणुशोधन)। इससे बैक्टीरिया की संख्या भी कम हो जाती है।
हमारा विषय भी पढ़ें: दाँतों की देखभाल
लेजर उपचार
एक उपन्यास उपचार विकल्प में एक रोगाणुरोधी फोटोडायनामिक लेजर थेरेपी होती है। एक विशेष पदार्थ (फोटोसेंसिटाइज़र) को गिंगिवल पॉकेट में पेश किया जाता है। यह पदार्थ एक लेजर द्वारा सक्रिय होता है। इस पदार्थ से निगले जाने वाले बैक्टीरिया से ऑक्सीजन बाहर निकल जाती है और ऑक्सीजन के प्रति संवेदनशील बैक्टीरिया मर जाते हैं।
चूंकि बैक्टीरिया लगभग पूरी तरह से लेजर द्वारा नष्ट हो जाते हैं, इसलिए एंटीबायोटिक उपचार की कोई आवश्यकता नहीं है। लेजर आसपास के ऊतक को नुकसान नहीं पहुंचाता है, जो रक्तस्राव को रोकता है और उपचार प्रक्रिया को तेज करता है।
यदि आप लेजर थेरेपी पर निर्णय लेते हैं, तो आपको इसे स्वयं वित्त करना होगा। पूरे डेंटिशन का एक संपूर्ण लेजर उपचार लगभग 250 - 300 यूरो का है और निजी तौर पर भुगतान किया जाना चाहिए।
मुझे एंटीबायोटिक दवाओं की आवश्यकता कब और किन लोगों को होती है?
एंटीबायोटिक के सबसे कुशल संभव प्रभाव को प्राप्त करने के लिए, दंत चिकित्सक द्वारा कठोर और नरम पट्टिका को हटा दिए जाने के बाद इसे आदर्श रूप से सीधे प्रशासित किया जाना चाहिए।
प्रत्येक पेरियोडोंटाइटिस रोगी में पीरियडोंटाइटिस में होने वाले विशिष्ट पीरियोडोंटोपैथोजेनिक (पैथोलॉजिकल) बैक्टीरिया की एक अलग घटना है। प्रत्येक व्यक्ति के लिए उपयुक्त एंटीबायोटिक का चयन करने के लिए मौखिक गुहा में मौजूद बैक्टीरिया का विश्लेषण किया जाना चाहिए। इस तरह, आप बैक्टीरिया की बढ़ती संख्या के खिलाफ लक्षित कार्रवाई कर सकते हैं।
जीवाणु प्रजातियों की उपस्थिति पर निर्भर करता है, अर्थात्। निम्नलिखित सक्रिय सामग्रियों का उपयोग किया जाता है: एमोक्सिसिलिन, सिप्रोफ्लोक्सासिन, मेट्रोनिडाजोल, डॉक्सीसाइक्लिन, टेट्रासाइक्लिन, क्लिंडामाइसिन। मेट्रोनिडाजोल और एमोक्सिसिलिन के अक्सर उपयोग किए जाने वाले संयोजन भी बहुत प्रभावी हैं मेट्रोनिडाजोल और सिप्रोफ्लोक्सासिन। कई मामलों में, एंटीबायोटिक सेवन का समय 7 दिनों के लिए दिन में 2-3 बार होता है। यह सक्रिय संघटक के आधार पर भिन्न हो सकता है। डॉक्टर के निर्देशों का पालन करना चाहिए।
इसके तहत और अधिक पढ़ें: मसूड़ों की सूजन के लिए एंटीबायोटिक्स
पीरियडोंटल बीमारी का घरेलू उपचार
कुछ घरेलू उपचार हैं जिनका उपयोग आप अपने पीरियडोंटल बीमारी के इलाज में कर सकते हैं। इनमें शामिल हैं, उदाहरण के लिए, हाइड्रोजन पेरोक्साइड। इसे मजबूत माना जाता है जीवाणुरोधी एजेंट जो मुँह में पानी (1: 2) के साथ सुबह और शाम को कुल्ला करते हैं। यह बहुत महत्वपूर्ण है कि कुल्ला न निगलें और फिर पानी से अपना मुँह कुल्ला करें।
बेकिंग पाउडर भी मसूड़ों के नीचे बैक्टीरिया का मुकाबला करने के लिए एक प्रसिद्ध घरेलू उपाय है। बेकिंग पाउडर को पेस्ट बनाने के लिए पानी के साथ मिलाया जाता है और उंगली से मसूड़ों पर लगाया जाता है। 10 मिनट के संपर्क में आने के बाद मुंह को बाहर निकाला जा सकता है।
अन्य प्रसिद्ध घरेलू उपचार जिनके बारे में कहा जाता है कि सफलता के लिए पहले से ही हरी चाय, एलोवेरा जेल या एक तेल उपचार है जिसमें पहले भोजन से पहले लगभग 15 मिनट के लिए ठंड में दबाया हुआ सूरजमुखी तेल का एक चम्मच मुंह में डाला जाता है और फिर बाहर थूक दिया जाता है।
सामान्य तौर पर, हालांकि, घरेलू उपचारों के साथ यह जानना भी बहुत महत्वपूर्ण है कि वे पहले से ही पीरियडोंटल बीमारी के पूरक चिकित्सा में सफलता प्राप्त कर चुके हैं, लेकिन वे अपने स्वयं के उपचार के विकल्प का प्रतिनिधित्व करते हैं। वास्तविक उपचार दंत चिकित्सक पर होता है।
चाय के पेड़ की तेल
मौखिक गुहा में कीटाणुओं को कम करने के लिए कुछ घरेलू उपचार लोकप्रिय हैं। इनमें माउथवॉश के रूप में चाय के पेड़ के तेल का उपयोग करना शामिल है।
ऐसा करने के लिए, एक गिलास गुनगुने पानी में 1 चम्मच टी ट्री ऑइल मिलाएं। माउथवॉश का उपयोग दिन में कई बार किया जाना चाहिए। चाय के पेड़ के तेल के साथ एक तेल का इलाज भी किया जा सकता है। तथाकथित तेल खींचने से पहले से ही पीरियडोंटाइटिस की रोकथाम में कुछ सफलता प्रदर्शित की जा सकती है और मौखिक गुहा में अवांछनीय कीटाणुओं के खिलाफ लड़ाई। ऐसा करने के लिए, सुबह खाली पेट उठने पर चाय के पेड़ के तेल का एक बड़ा चमचा मुंह में रगड़ दिया जाता है। तेल दांतों के माध्यम से लगभग 10-15 मिनट तक खींचा जाता है जब तक कि यह पीले से सफेद तरल तक नहीं निकलता है। तेल तो एक कागज तौलिया में फैलाया जा सकता है और निपटाया।
हालांकि, घरेलू उपचार, यदि बिल्कुल भी, केवल दंत चिकित्सा पद्धति में वास्तविक चिकित्सा के समर्थन के रूप में उपयोग किया जाना चाहिए।
होम्योपैथी
होम्योपैथी पारंपरिक पीरियडोंटल थेरेपी का पूरक हो सकता है। हालांकि, यह जानना बहुत महत्वपूर्ण है कि होम्योपैथिक उपचार दंत चिकित्सा उपचार का विकल्प नहीं है।
यदि पीरियडोंटल बीमारी पहले से ही उन्नत है, तो एक एंटीबायोटिक भी दिया जाना चाहिए। आक्रामक बैक्टीरिया का मुकाबला करने का कोई और तरीका नहीं है।
फिर भी, होम्योपैथिक उपचार एक संभावित अतिरिक्त है, खासकर aftercare में। जैसे हैं अर्निका, एक्वा सिलिकाटा कॉम्प्लेक्स नेस्टमन, सॉल्यूशंस या शूसलर साल्ट (विशेष रूप से नंबर 2, 3, 11)। एक होम्योपैथ आपको पीरियडोंटाइटिस के क्षेत्र में सटीक अतिरिक्त उपचार विकल्पों पर सलाह देना चाहिए।
उपचार की अवधि
पीरियडोंटल उपचार को तीन अलग-अलग अवधियों में विभाजित किया गया है।
पूर्व-उपचार में आमतौर पर तीन नियुक्तियां होती हैं। इन में, एक एनामनेसिस लिया जाता है, एक मौखिक स्वच्छता और पेरियोडॉन्टल स्थिति तैयार की जाती है, मौखिक गुहा को कीटाणुरहित किया जाता है, कठोर और नरम आवरण हटा दिए जाते हैं, एक निर्देश व्यापक और सही घरेलू मौखिक स्वच्छता में दिया जाता है और अंत में इसे लागू किया जाता है।
वास्तविक पीरियडोंटल थेरेपी निम्नलिखित अनुभाग में किया जाता है। ये दो नियुक्तियां हैं, जिनमें से प्रत्येक 1-2 घंटे तक चलती है। यहां, विशेष उपकरणों का उपयोग करके जीवाणुओं को जिंजिवल पॉकेट से निकाल दिया जाता है, जिससे दांतों और दांतों की गर्दन की सफाई होती है।
अनुवर्ती देखभाल में प्रति वर्ष 3-4 नियुक्तियां होती हैं, जिसके दौरान यह निर्धारित करने के लिए जांच की जाती है कि उपचार सफल था या नहीं। उपचार के 6 सप्ताह बाद पहली जाँच होती है। 6 सप्ताह बाद दूसरा चेक-अप। इसलिए पीरियडोंटल बीमारी के उपचार में कई महीने लग सकते हैं।
पेरियोडोंटल बीमारी के इलाज की लागत
स्वास्थ्य बीमा कंपनी द्वारा पीरियोडॉन्टल थेरेपी की लागत की धारणा के लिए शर्त यह है कि पीरियोडॉन्टल बीमारी को उपचार की आवश्यकता है। स्वास्थ्य बीमा कंपनियों के अनुसार, इसका मतलब है कि कम से कम 3.5 मिमी या अधिक की गम पॉकेट गहराई।
इसके अलावा, अधिक तीखा नहीं होना चाहिए और रोगी को सही और व्यापक मौखिक स्वच्छता में निर्देश दिया जाना चाहिए। नतीजतन, टार्टर को प्रारंभिक उपचार में हटा दिया जाना चाहिए और मौखिक स्वच्छता पर निर्देश होता है। यह रोगी को स्वयं वहन करना पड़ता है और लगभग 50 - 200 € तक होता है।
वास्तविक पीरियोडॉन्टल थेरेपी की कीमत लगभग 10-25 € प्रति उपचारित दांत है और यह पूरी तरह से सेवा और स्वास्थ्य बीमा पर निर्भर करता है।
जीवाणुओं को निर्धारित करने के लिए संभावित परीक्षण € 50 - 80 के आसपास होता है और इसे फिर से रोगी को स्वयं वहन करना चाहिए। सभी एंटीबायोटिक उपचारों को स्वास्थ्य बीमा द्वारा कवर किया जाता है।
क्या पीरियडोंटल बीमारी संक्रामक है?
पेरियोडोंटाइटिस एक संक्रामक बीमारी है और इसलिए संक्रामक है। विभिन्न अध्ययनों से पता चला है कि ठेठ periodontal बैक्टीरिया दोनों सीधे एक ही टूथब्रश या एक ही कटलरी के उपयोग के माध्यम से प्रेषित किया जा सकता है, उदाहरण के लिए जब दो भागीदारों चुंबन, और परोक्ष रूप से, उदाहरण के लिए।
जैसे ही उन प्रभावित विशिष्ट लक्षणों और लक्षणों के साथ, संक्रमण से बचने के लिए अधिक देखभाल की जानी चाहिए।
हालाँकि, यह बीमारी किसी में भी नहीं है जो बैक्टीरिया को पालती है।आपकी खुद की प्रतिरक्षा प्रणाली, वर्तमान दवा का सेवन, तनाव, धूम्रपान या शराब का सेवन पीरियडोंटाइटिस के विकास के लिए निर्णायक है। जैसे ही परिवार के किसी सदस्य को पीरियडोंटल बीमारी होती है, यह सिफारिश की जाती है कि परिवार के अन्य सदस्यों का भी परीक्षण हो और, यदि आवश्यक हो, तो उपचार से गुजरना पड़े। यह फिर से संक्रमण से बचने के लिए भी महत्वपूर्ण है, भले ही पीरियोडॉन्टल बीमारी अभी तक टूटी नहीं है।
प्रोफेलेक्सिस के लिए व्यापक दैनिक मौखिक स्वच्छता (टूथ ब्रशिंग, इंटरडेंटल ब्रश, डेंटल फ्लॉस, जीभ क्लीनर) बहुत महत्वपूर्ण है। इसके अलावा, विकसित होने वाली बीमारियों को दंत चिकित्सक पर नियमित जांच के माध्यम से रोका जा सकता है।
पूर्वानुमान
पेरियोडोंटियम के क्षेत्र में भड़काऊ प्रक्रियाओं को तत्काल उपचार की आवश्यकता होती है, क्योंकि दीर्घकालिक परिणाम चबाने की क्षमता और चेहरे के सौंदर्यशास्त्र दोनों पर भारी प्रभाव डाल सकते हैं।
यदि पीरियडोंटाइटिस लंबे समय तक अनुपचारित रहता है, तो सूजन का फॉसी आगे फैल जाएगा।
ज्यादातर मामलों में, परिणाम हड्डी पदार्थ में एक अपरिवर्तनीय गिरावट है, जो दांत वास्तव में पूरी तरह से स्वस्थ हैं वे अपनी पकड़ खो देते हैं और बाहर गिर जाते हैं। इसके अलावा, सूजन हड्डी से दांतों की जड़ों तक फैल सकती है और पल्प (गूदा) और हमला और इसमें एम्बेडेड तंत्रिका तंतुओं को नष्ट करें।
यदि उचित चिकित्सा की उपेक्षा की जाती है, तो पीरियडोंटाइटिस का पूर्वानुमान तदनुसार खराब होता है। वर्णित उपचार उपायों को करने से प्रोग्नोसिस में कई बार सुधार होता है। एक नियम के रूप में, प्रारंभिक अवस्था में सभी दांतों को संरक्षित किया जा सकता है। इसके अलावा, हड्डी की गिरावट को हड्डी वृद्धि उपायों द्वारा मुआवजा दिया जा सकता है। चूंकि गंभीर सूजन अक्सर मसूड़ों के प्रतिगमन की ओर ले जाती है, कई रोगियों के लिए अतिरिक्त सौंदर्य उपाय आवश्यक हैं। मानव निर्मित गम कृत्रिम अंग या एक गम प्रत्यारोपण उपस्थिति में सुधार कर सकते हैं। प्रत्यारोपण के दौरान, दंत चिकित्सक आमतौर पर तालू के क्षेत्र में एक ऊतक फ्लैप को निकालता है और इसे उजागर दांत की गर्दन पर ठीक करता है।
क्या पीरियोडोंटाइटिस को स्थायी रूप से ठीक करना संभव है?
पेरियोडोंटाइटिस का एक स्थायी इलाज रोग की प्रगति पर निर्भर करता है। सामान्य तौर पर, यह केवल पूरी तरह से ठीक हो सकता है यदि पीरियडोंटाइटिस प्रारंभिक अवस्था में खोजा गया हो। इस कारण से, जैसे ही आप विशिष्ट लक्षणों को नोटिस करते हैं, दंत चिकित्सक को देखना बहुत महत्वपूर्ण है। इसके अलावा, दंत चिकित्सक पर नियमित (छह-मासिक) चेक-अप रोग को टूटने से रोक सकता है।
यदि पीरियडोंटाइटिस पहले से ही उन्नत है, तो पीरियोडोंटाइटिस के उपचार में दंत चिकित्सक पर कई नियुक्तियां और अनुवर्ती अपॉइंटमेंट शामिल हैं। दंत चिकित्सक दांतों पर और गम जेब में कठोर और नरम जमा को हटा देता है। गंभीरता के आधार पर, एक एंटीबायोटिक को उन बैक्टीरिया से स्थायी रूप से निपटने के लिए प्रशासित किया जाता है जो पीरियोडोंटाइटिस का कारण बनते हैं। सामान्य तौर पर, उपचार का उद्देश्य रोग के पैथोलॉजिकल (स्वस्थ नहीं) पाठ्यक्रम को शामिल करने की कोशिश करना है और इसकी प्रगति को रोकना है।
हालांकि, निम्नलिखित लागू होता है: पीरियडोंटाइटिस भी हड्डियों के नुकसान का कारण बनता है। एक बार खो जाने के बाद, हड्डियों को अब पुन: पेश नहीं किया जाता है। हालांकि, नरम ऊतकों को अच्छी तरह से पुनर्जीवित किया जाता है और सावधानीपूर्वक देखभाल के साथ जेब की गहराई भी कम की जा सकती है।
प्रोफिलैक्सिस
पेरियोडोंटल बीमारी की रोकथाम (प्रोफिलैक्सिस) में दैनिक मौखिक स्वच्छता में सुधार और दंत चिकित्सा अभ्यास में प्रोफिलैक्सिस कार्यक्रम में भाग लेना शामिल है। प्रभावित रोगियों को दिन में कम से कम तीन बार अपने दांतों को ब्रश करना चाहिए। अंत में, हालांकि, यह सिर्फ आवृत्ति नहीं है, बल्कि मौखिक स्वच्छता के सभी गुणों से ऊपर है जो सबसे बड़ा महत्व है। प्रभावी मौखिक स्वच्छता को प्रशिक्षित करने के लिए, दाँतों को प्रोफिलैक्सिस सत्रों में विशेष दाग के साथ दाग दिया जाता है। ये उन स्थानों को इंगित करते हैं जहां सफाई में सुधार की आवश्यकता है। टूथब्रश का उपयोग करने के अलावा, डेंटल फ्लॉस और / या इंटरडेंटल ब्रश का उपयोग करने की सलाह दी जाती है:इंटरडेंटल ब्रश)। इसके अलावा, पेशेवर दांतों की सफाई नियमित अंतराल पर की जानी चाहिए।
पेरियोडोंटल डिजीज और मायोकार्डियल इन्फ्रक्शन के बीच क्या संबंध है?
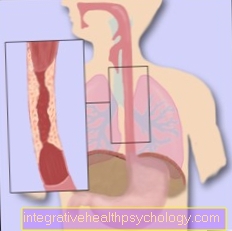
पेरियोडोंटाइटिस बार-बार दिल के दौरे या संवहनी जमाव से जुड़ा होता है।
सामान्य तौर पर, पीरियडोंटाइटिस रक्तस्राव का कारण बनता है और हानिकारक बैक्टीरिया की संख्या उन्हें रक्तप्रवाह में प्रवेश करने की अनुमति देती है। यह आपके दांतों को खाते या ब्रश करते समय हो सकता है। नतीजतन, धमनीकाठिन्य विकसित हो सकता है। तथाकथित सजीले टुकड़े रक्त वाहिकाओं की दीवारों में बनते हैं, जो टूटने (फाड़ने) की स्थिति में शिथिल हो सकते हैं और संकीर्ण वाहिकाओं में फंस जाते हैं, जैसे हृदय, और इस प्रकार दिल का दौरा पड़ता है।
इसके अलावा, पीरियडोंटाइटिस और मायोकार्डियल रोधगलन में संबंधित बीमारी के विकास के लिए उनके जोखिम कारकों के संदर्भ में समानताएं हैं। इनमें धूम्रपान, बुढ़ापे और मधुमेह शामिल हैं।







.jpg)