एडीएचडी
व्यापक अर्थ में पर्यायवाची
ध्यान डेफिसिट हाइपरएक्टिविटी डिसऑर्डर, फ़िग्गी फिलिप सिंड्रोम, फ़िग्गी फ़िलिपस, साइको-ऑर्गेनिक सिंड्रोम (पीओएस), अटेंशन डेफ़िसिट हाइपरएक्टिविटी डिसऑर्डर
परिभाषा
ध्यान आभाव सक्रियता विकार एक स्पष्ट असावधान, आवेगी व्यवहार शामिल है जो जीवन के कई क्षेत्रों (किंडरगार्टन / स्कूल, घर पर, अवकाश के समय) में लंबे समय तक खुद को प्रकट करता है। एडीएचडी भी बिना सक्रियता के रूप ले सकता है विज्ञापन या मिश्रित रूप में दिखाई देते हैं।

ADD और ADHD दोनों एक स्पष्ट रूप से परिभाषित क्लिनिकल पिक्चर है जो गुजरती है विभिन्न लक्षण ADHD या ADS के। न तो एडीडी और न ही एडीएचडी वाले लोग अपना ध्यान लक्षित तरीके से निर्देशित कर सकते हैं और इस तरह इंगित करते हैं ध्यान केंद्रित करने की क्षमता में कमी पर। एकाग्रता की कमी आमतौर पर बच्चों और वयस्कों के लिए जीवन के सभी क्षेत्रों को प्रभावित करती है, अर्थात् बालवाड़ी, स्कूल या काम के साथ-साथ परिवार और अवकाश क्षेत्र। एकाग्रता की कमी विशेष रूप से चरणों में स्पष्ट हो जाती है जिसमें प्रभावित लोगों को अपना ध्यान एक निश्चित क्षेत्र पर लंबे समय तक केंद्रित करना पड़ता है। जबकि एक के मामले में विज्ञापन फिर वो ख्वाब के साथ कर सकते हैं अतिसक्रिय रूप के रूप में नकारात्मक साइड इफेक्ट कुलबुलाहट काम करने से इनकार करने तक। ध्यान केंद्रित करने की क्षमता और कभी-कभी औसत से नीचे होने के कारण, विशेष रूप से बच्चों को स्कूल की समस्याओं का सामना करना पड़ता है। कई एडीएचडी बच्चे एक विकसित करते हैं कमजोरियों को पढ़ना और या अंकगणित की कमजोरी.
एडीएस के दोनों रूपों में, दो मस्तिष्क खंडों (गोलार्द्धों) के बीच जानकारी का दोषपूर्ण संचरण और प्रसंस्करण होता है। बदले में इसका मतलब यह नहीं है कि एडीएचडी वाले लोग कम गिफ्टेड हैं। इसके विपरीत मामला है: यह भी एडीएचडी वाले लोग से नहीं हैं एक संभावित उपहार बाहर करने के लिए। "सामान्य बच्चे या वयस्क" के लिए गिफ्ट की संभावना की संभावना की तुलना की जा सकती है। सिंड्रोम के लक्षणों के कारण, विशेष रूप से एडीएचडी, गिफ्टेडनेस का निदान अक्सर अधिक कठिन होता है।
एडीएचडी के लक्षण क्या हो सकते हैं?
एडीएचडी के पहले लक्षण किसी भी स्थिति में दिखाई दे सकते हैं जिसमें एक निश्चित मात्रा में एकाग्रता की आवश्यकता होती है। रोजमर्रा की जिंदगी में, एडीएचडी खुद को स्पष्ट व्याकुलता, विस्मृति और अविश्वसनीयता में प्रकट करता है। कार्यों को रद्द कर दिया जाता है और निर्देशों का खराब पालन किया जाता है। प्रभावित लोग आवेगपूर्ण और कर्कश प्रतिक्रिया करते हैं। मूड अक्सर बदलता रहता है और वे आसानी से चिड़चिड़े हो सकते हैं, कभी-कभी आक्रामक भी। बच्चों को आमतौर पर स्कूल में, काम पर वयस्कों को समस्या होती है। यह कठिन सामाजिक व्यवहार के साथ-साथ एक सामाजिक संदर्भ में उचित व्यवहार भी आता है।
एडीएचडी के हाइपरएक्टिव रूप बढ़ने के लिए एक मजबूत आग्रह के साथ बढ़ी हुई गतिविधि के माध्यम से ध्यान देने योग्य हो जाते हैं - हाइपरएक्टिव बच्चे फिजेटी और डिसिप्लिन होते हैं। गैर-अतिसक्रिय, संभवतः हाइपोएक्टिव (यानी अंडरएक्टिव) रूप में, जो प्रभावित होते हैं वे शांत और स्वप्निल होते हैं, यहाँ बच्चे एक सपनों की दुनिया में रहने लगते हैं। लेकिन खिलने वाली कल्पना और एक स्पष्ट भावुकता एडीएचडी के लिए भी विशिष्ट है।
विषय पर अधिक पढ़ें: शिशुओं में व्यवहार संबंधी समस्याओं को कैसे पहचानें
एडीएचडी के संदेह होने पर कौन से डॉक्टर को बच्चों या वयस्कों को देखना चाहिए?
संपर्क का पहला बिंदु पर है बाल रोग विशेषज्ञ, पर फैमिली डॉक्टर को एडमिट करती है। पर्याप्त अनुभव के साथ, दोनों निदान कर सकते हैं और उपचार शुरू कर सकते हैं। जब संदेह में, हालांकि, को देखें मनोवैज्ञानिक या मनोचिकित्सक और अन्य विशेषज्ञ, एडीएचडी के रूप में अभिव्यक्तियों की एक विस्तृत विविधता के साथ एक बहुत ही जटिल बीमारी है।
न केवल निदान, बल्कि चिकित्सा भी बहुत विविध है और विभिन्न विशेषज्ञों के सहयोग की आवश्यकता है। इसलिए यह प्रारंभिक अवस्था में विभिन्न विषयों पर स्विच करने के लिए समझ में आता है।
घटना की आवृत्ति
एडीएचडी के विभिन्न बाहरी, कभी-कभी बहुत अधिक अप्रिय अभिव्यक्तियों के कारण, इसका आमतौर पर अधिक बार निदान किया जाता है, और आमतौर पर तेजी से।
वर्तमान अध्ययनों का परिणाम एक है 3 से 10% के बीच आवृत्ति जनसंख्या की, 3 - 6% 6 से 18 वर्ष के बच्चों (प्राथमिक स्कूल की उम्र के 3 - 4% बच्चे, लगभग 2% युवा लोग)। ADD और ADHD के बीच संबंध के बारे में होगा 1/3 से 2/3 अनुमानित, ताकि 2 से 7% के बारे में एक एडीएचडी आवृत्ति ग्रहण की जा सके। अध्ययनों से यह भी पता चला है कि लड़कों को लड़कियों की तुलना में एडी (एच) डी विकसित होने की 7 गुना अधिक संभावना है।
AD (H) D को वयस्कों में भी अनदेखा नहीं किया जा सकता है। यह माना जाता है कि के बारे में वयस्क आबादी का 1% AD (H) D से पीड़ित है, हालांकि अध्ययन और जांच में देश-विशिष्ट अंतर दिखाई देता है। देश-विशिष्ट मतभेद क्यों उत्पन्न होते हैं, हालांकि, निर्धारित नहीं किया जा सकता है, क्योंकि वास्तविक मतभेदों के अलावा, विज्ञान में अनुसंधान के विभिन्न राज्य भी एक भूमिका निभाते हैं।
जुड़वां अध्ययन इस बात की पुष्टि करने में सक्षम हैं कि AD (H) D के एक आनुवंशिक घटक पर चर्चा नहीं की जा सकती है और समान जुड़वाँ आमतौर पर संबंधित लक्षणों से संयुक्त रूप से प्रभावित होते हैं।
एडीएचडी का ऐतिहासिक विचार
ऐतिहासिक रूप से जाना जाता है फिडगेट फिलिप का इतिहास, द्वारा पहली बार 1846 में प्रकाशित हुआ हेनरिक हॉफमैनएक फ्रैंकफर्ट डॉक्टर। यह अक्सर कहा जाता है कि हॉफमैन खुद फिदगेटी फिलिप के सिंड्रोम से पीड़ित थे या कम से कम इस पर ध्यान आकर्षित करना चाहते थे। यह मामला हो सकता है, लेकिन यह भी ध्यान में रखना चाहिए कि शायद वह अपनी किताब के साथ एक मनोरंजन कारक हासिल करना चाहता था। इसकी पुष्टि इस तथ्य से की जा सकती है कि हॉफमैन अपनी पुस्तक लिखने के समय बिल्कुल भी न्यूरोलॉजिस्ट नहीं थे।
जबकि बच्चों की किताबों में बुरी आदतों को अभी भी हँसाया गया था, बाद के वर्षों में कारणों की खोज की गई। डिस्लेक्सिया के इतिहास के समान, अलग-अलग दिशाएं हैं जिन्हें लिया गया है, अलग-अलग राय और विचार। डिस्लेक्सिया के इतिहास के समानताएं स्पष्ट हैं: संभावित कारणों को स्वीकार किया जाता है, रद्द किया जाता है और नए सिरे से पोस्ट किया जाता है।
30 के दशक में यह मौका विशेष द्वारा खोजा गया था दवाई अतिसक्रिय बच्चों को शांत करें। विल्हेम ग्रिंजर, एक बर्लिन मनोचिकित्सक ने 1845 में समझाया कि अतिसक्रिय बच्चे मस्तिष्क में बाहरी उत्तेजनाओं को उसके अनुसार संसाधित नहीं कर सकते हैं और इसलिए मानदंड से समस्या / विचलन मस्तिष्क के क्षेत्र में मौजूद होना चाहिए। चूँकि तब पहले से ही विवादास्पद चर्चा चल रही थी, काउंटर-राय जल्दी से विकसित हुई। तो एक ने ग्रिंजिंगर के बयानों को फिर से परिभाषित करने की कोशिश की और समस्याओं को जल्दबाजी में विकसित किया ("हाइपरमेटर्मोफोसिस")।
20 वीं शताब्दी की शुरुआत में, शिक्षा को बहुत बड़ी जिम्मेदारी दी गई थी। समूह उभरे जो कि अति सक्रिय बच्चों को वर्गीकृत करना मुश्किल था। 1960 के दशक में, मस्तिष्क विकार को एडीएचडी का कारण माना गया था और तदनुसार उपचार दिया गया था। 1870 की शुरुआत में आनुवंशिकता से इंकार नहीं किया गया था, लेकिन बढ़ते सामाजिक दबाव को भी इंगित किया गया था। समय की पाबंदी, व्यवस्था, आज्ञाकारिता, ... जैसे अधिक से अधिक महत्वपूर्ण गुण सभी बच्चों के लिए उसी तरह से पूरे नहीं किए जा सकते हैं। बाद में वह बैठ गया बहु-कारण दृष्टिकोण (= कई कारकों के कारण): विभिन्न कारक अभिव्यक्ति के कारण के रूप में विचार में आए: न्यूनतम मस्तिष्क संबंधी शिथिलता (एमसीडी, मस्तिष्क क्षति का एक रूप), आनुवंशिकता (आनुवांशिक संचरण), परिणाम हैं जो बदले हुए समाज से उत्पन्न होते हैं।
1990 के दशक के बाद से तंत्रिका विज्ञान संबंधी व्याख्यात्मक दृष्टिकोण, जो नीचे वर्णित है, को एक और संभावित कारण के रूप में पहचाना गया था। हालांकि, यहां यह भी माना जा सकता है कि कई कारक विकास में भूमिका निभाते हैं। पहले उल्लेख किया जाना है बचपन बदल गया, लेकिन यह भी परिवार की स्थिति बदली.
स्पष्टीकरण के वैज्ञानिक प्रयास चिकित्सा, मनोविज्ञान, लेकिन शिक्षा के सभी विषयों के माध्यम से चले गए। शायद, यह ध्यान में रखा जाना चाहिए, हालांकि, क्लासिक शाही सड़क नहीं हो सकती है जो सभी पर लागू होती है। समस्याएं बहुत अलग-अलग हैं और इसलिए उन्हें एक की भी आवश्यकता है एडीएचडी की व्यक्तिगत चिकित्सा.
आज तक, सिद्धांत रूप में है दो विपरीत और चरम स्थिति बनाए रखें। एक ओर, ऐसे लोग हैं जो मानते हैं कि AD (H) D सिद्धांत रूप में है दवा के साथ इलाज किया दूसरी ओर होना चाहिए, जो लोग मानते हैं कि केवल के माध्यम से थेरेपी और परिवर्तित शैक्षिक उपाय एक लक्ष्य हासिल किया जा सकता है और ड्रग थेरेपी से बचा जाना चाहिए। आज चिकित्सा के अधिकांश रूपों को दो विचारों के बीच पाया जा सकता है।
एडीएचडी के कारण
एडीएचडी विकसित करने वाले लोगों के कारण और कारण स्पष्ट रूप से स्पष्ट करते हैं कि अभी तक निर्णायक रूप से इसका नाम नहीं दिया गया है। समस्या लोगों के व्यक्तित्व में निहित है। हालांकि, कुछ बयान दिए जा सकते हैं:
आनुवंशिकता (आनुवंशिक घटक)
जैसा कि पहले ही ऊपर उल्लेख किया गया है, यह दिखाया गया है कि, विशेष रूप से समान जुड़वां बच्चों में, दोनों बच्चे लक्षणों से प्रभावित होते हैं। यह भी दिखाया जा सकता है कि मस्तिष्क के क्षेत्र में परिवर्तित कार्य आनुवंशिक रूप से पारित हो जाते हैं और नीचे उल्लिखित न्यूरोबायोलॉजिकल / न्यूरोकेमिकल घटकों के लिए जिम्मेदार बनाया जा सकता है।
न्यूरोबायोलॉजिकल / न्यूरोकेमिकल घटक
1990 के दशक से, एक न्यूरोबायोलॉजिकल / न्यूरोकेमिकल दृष्टिकोण ग्रहण किया गया है, क्योंकि जैविक अध्ययन से पता चलता है कि इससे प्रभावित रोगी मस्तिष्क में मैसेंजर पदार्थों सेरोटोनिन, डोपामाइन और नॉरपेनेफ्रिन का असंतुलन पीड़ित हैं, जिसके परिणामस्वरूप व्यक्तिगत मस्तिष्क क्षेत्रों की तंत्रिका कोशिकाओं के बीच सूचना का संचरण पर्याप्त रूप से कार्य नहीं करता है। संदेशवाहक पदार्थ लोगों को विभिन्न तरीकों से प्रभावित करते हैं। उदाहरण के लिए, यह माना जाता है कि सेरोटोनिन अनिवार्य रूप से मूड को प्रभावित करता है, जबकि डोपामाइन शारीरिक गतिविधि से संबंधित है। दूसरी ओर, नॉरपेनेफ्रिन ध्यान देने की क्षमता को प्रभावित करता है।
बार-बार एक आता है एलर्जी चर्चा के तहत एक ध्यान घाटे के विकास के लिए एक कारण के रूप में। हालांकि एक मौजूदा एलर्जी का मतलब यह नहीं है कि ध्यान की कमी भी है, एक एलर्जी एक तनावपूर्ण स्थिति को ट्रिगर करती है, जिससे शरीर या अधिवृक्क प्रांतस्था एक एड्रेनालाईन रिलीज का कारण बनता है और अंततः एक के साथ कोर्टिसोल का उत्पादन बढ़ाn उत्तर। कोर्टिसोल तथाकथित के एक समूह के अंतर्गत आता है ग्लुकोकोर्तिकोइद और शरीर में सेरोटोनिन के स्तर में कमी का कारण बनता है। चूंकि - जैसा कि ऊपर बताया गया है - सेरोटोनिन अनिवार्य रूप से मूड को प्रभावित करता है, इस क्षेत्र में उतार-चढ़ाव तार्किक परिणाम हैं। यह ठीक इन मनोदशा और ध्यान में उतार-चढ़ाव है जो ध्यान घाटे के बच्चे में पाया जा सकता है।
न्यूरोबायोलॉजिकल या न्यूरोकेमिकल घटक पर वापस आने के लिए, सूचना हस्तांतरण की प्रस्तुति अब होती है, जिसकी कल्पना निम्नानुसार की जानी चाहिए:
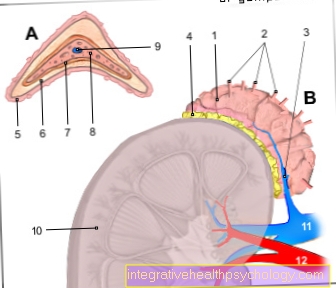
बड़ी संख्या में तंत्रिका कोशिकाएं मस्तिष्क में एक प्रकार का नेटवर्क बनाती हैं। सभी गतिविधियां जो हम अनुभव करते हैं, तंत्रिका कोशिकाओं की गतिविधि और उत्तेजनाओं को संचारित करने की उनकी क्षमता का अर्थ है। तंत्रिका कोशिकाएं एक दूसरे से जुड़ी नहीं हैं, हालांकि, अन्यथा स्थायी उत्तेजना संचरण और इस तरह उत्तेजना अधिभार हो सकती है। इस प्रकार दो तंत्रिका कोशिकाओं के बीच एक अंतर है, सिनैप्टिक गैप, जिसे केवल मैसेंजर पदार्थों द्वारा दूर किया जा सकता है (देखें: न्यूरोट्रांसमीटर)। सादे भाषा में इसका मतलब है:
स्टिमुलस नर्व सेल 1 पर आता है, नर्व सेल 1 मेसेंजर पदार्थ छोड़ता है जो सिनैप्टिक गैप के माध्यम से नर्व सेल 2 के रिसेप्टर्स पर गोदी करता है और वहां उत्तेजना पर गुजरता है।
यदि वह उत्तेजना संचरण पर्याप्त रूप से कार्य नहीं करता है, तो सूचना संचरण परेशान है। वर्तमान में यह माना जाता है कि डोपामाइन के लिए ट्रांसपोर्टर जीन और डॉकिंग प्वाइंट दोनों एडीडी रोगियों में अलग-अलग हैं।
कारण जो पूर्व- peri- और प्रसवोत्तर क्षेत्र में झूठ बोलते हैं
पूर्व, प्रति- और प्रसवोत्तर क्षेत्र में हानिकारक प्रभावों की चर्चा अभी भी की जाती है। इनमें विशेष रूप से, बच्चे के जन्म के दौरान जटिलताओं और शिशु के लिए दुर्घटनाएं शामिल हैं जो सिर क्षेत्र से संबंधित हैं। केंद्रीय तंत्रिका तंत्र के क्षेत्र में शिशु के रोगों को AD (H) D के विकास का एक कारण भी माना जा सकता है।
प्रसवपूर्व क्षेत्र में हानिकारक प्रभावों के उदाहरण हैं:
- माँ द्वारा बढ़ी हुई शराब और / या निकोटीन की खपत, जिसका अर्थ है कि मस्तिष्क स्टेम (थैलेमस) पूरी तरह से विकसित नहीं हुआ है (कार्बनिक जैविक घटक)
- मस्तिष्क-कार्यात्मक कारण, जिसके कारण मस्तिष्क में रक्त के साथ अपर्याप्त आपूर्ति की जाती है।
- संक्रामक रोग
- खून बह रहा है
- ...
शैक्षिक घाटा
शैक्षिक घाटे, मनोवैज्ञानिक तनाव, जैसे परिवार / समाज द्वारा बच्चे या वयस्क पर रखी गई उच्च मांग भी एडी (एच) डी के विकास में एक निर्णायक भूमिका निभा सकती है, क्योंकि यह अत्यधिक अस्थिरता हो सकती है। एक नियम के रूप में, हालांकि, वर्णित पहलुओं को वास्तविक कारण नहीं माना जाता है। हालांकि, कुछ परिस्थितियों में, वे समस्या को कई बार तेज कर देते हैं।
अधिक जानकारी के लिए देखें: एडीएचडी के कारण
एडीएचडी के लक्षण

अटेंशन डेफिसिट हाइपरएक्टिविटी सिंड्रोम (एडीएचडी फॉर शॉर्ट) एक मनोरोग-न्यूरोलॉजिकल बीमारी है जो किशोरावस्था या बचपन में विकसित होती है और फिर वयस्कता में ले जाई जा सकती है।
बच्चेजो लोग एडीएचडी से पीड़ित हैं, वे शुरुआत में मुश्किल से स्तनपान करवाते हैं बेचैनी पर। बच्चों के लिए बैठना मुश्किल होता है और ज्यादातर प्रभावित लोगों को इस कदम पर चलना पड़ता है। स्थायी बेचैनी के अलावा, बीमारी अभी भी वर्गीकृत है शक्ति मुश्किल से ध्यान दे। ज्यादातर मामलों में, जो प्रभावित होते हैं वे केवल बहुत कम समय के लिए किसी विषय या गतिविधि पर ध्यान केंद्रित कर सकते हैं। बच्चों में, ध्यान केंद्रित करने की क्षमता में एक निश्चित कमी अक्सर सामान्य होती है और इसका कोई रोग मूल्य नहीं होता है। हालांकि, वयस्कता में गंभीर एकाग्रता विकार हमेशा एडीएचडी के बारे में सोचना चाहिए।
विशेष रूप से एडीएचडी से पीड़ित बच्चे अक्सर मजबूत होते हैं मूड के झूलों। अक्सर यह गुस्से और चिड़चिड़े हमलों का प्रकोप होता है जो आसपास की परिस्थितियों से मेल नहीं खाते हैं। बच्चों को अक्सर शांत करना मुश्किल होता है। अक्सर बच्चे बेचैनी से भी पीड़ित होते हैं नींद संबंधी विकारजो तब बदले में इसका मतलब है कि आपको दिन में नींद नहीं आती है, जो बाद में आक्रामकता और मिजाज को बढ़ा सकता है। इसके अलावा बहुत बार प्रभावित होने वाले इस तथ्य से विशिष्ट हो जाते हैं कि वे खत्म हो गए हैं सामाजिक सीमाओं की अवहेलना और कुछ व्यवहार मानदंडों के अनुकूल नहीं हैं।
एडीएचडी के अन्य लक्षण हैं अव्यवस्था और तेजी से थकावट। ADHD के साथ वयस्क विशेष रूप से काम पर खड़े होते हैं क्योंकि वे अपना सामान्य काम ठीक से नहीं कर पाते हैं और समय पर काम पूरा नहीं कर पाते हैं। एडीएचडी रोगियों को अक्सर अव्यवस्थित और अराजक के रूप में वर्णित किया जाता है, इस तथ्य के कारण कि रोगी कभी भी किसी विशेष नौकरी पर लंबे समय तक ध्यान केंद्रित करने में सक्षम नहीं होते हैं। तेजी से थकावट इस तथ्य के कारण है कि एडीएचडी रोगी अपने पूर्वानुमान को देख सकते हैं और उसका आकलन कर सकते हैं। वे नोटिस करते हैं कि वे दूसरों की तरह कुछ सामान्य काम अनुक्रमों के माध्यम से काम नहीं कर सकते हैं और उनके पास एक सिस्टम और एक सामान्य धागे की कमी है। निरंतर बेचैनी के साथ संयुक्त, एडीएचडी रोगी बहुत जल्द अपने प्रदर्शन और तनाव की सीमा तक पहुंच जाते हैं।
लगभग। जर्मनी में 2 मिलियन लोग ADHD से प्रभावित हुए बिना यह जान लेते हैं कि उन्हें यह बीमारी है। अक्सर एक विशिष्ट बीमारी के कारण रोग का निदान नहीं किया जाता है व्यक्तिगत व्यवहार विशेष व्यवहार के लिए जिम्मेदार है से बना।
एडीएचडी के आलोचकों का आरोप है कि निदान बहुत जल्दी किया जाता है, लेकिन यह कि लक्षण विशेष चरित्र लक्षणों पर भी लागू हो सकते हैं। एडीएचडी मनोरोग में सबसे अधिक चर्चा की गई नैदानिक तस्वीरों में से एक है। निदान के तरीके को अक्सर ओवरडायग्नोसिस का आरोप लगाकर प्रश्न के रूप में कहा जाता है और इसके अलावा उपचार के तरीके की आलोचना की जाती है। आलोचकों का मानना है कि एडीएचडी का नशीली दवाओं का उपचार अक्सर आवश्यक नहीं होता है और यह बहुत जल्दी शुरू होता है और इसमें लंबा समय लगता है।
क्या एडीएचडी वाले बच्चे हमेशा गड़बड़ होते हैं?
इस प्रश्न का उत्तर नकारात्मक में दिया जा सकता है। दुर्भाग्य से, समय से पहले कलंकित होने वालों के लिए यह असामान्य नहीं है। एडीएचडी स्पेक्ट्रम शांत से जोर से, शांत से क्रैंकेड तक, स्वप्नदोष से (बहुत अच्छी तरह से) केंद्रित होता है। एक ओर खुद को अभिव्यक्त करता है ADHD प्रत्येक बच्चे के लिए अलग-अलग हैतो यह अराजक होने की जरूरत नहीं है, दूसरी ओर, लक्षणों से निपटना बेहद महत्वपूर्ण है। भले ही बच्चे में एडीएचडी का असामान्य, अराजक और अति सक्रिय रूप हो उचित चिकित्सा और अपनी प्रतिभा को बढ़ावा देने के अपने कमजोरियों के लिए मुआवजा.
वयस्कों में ADHD

ध्यान घाटे की सक्रियता विकार हो जाता है आमतौर पर बचपन और किशोरावस्था में निदान किया जाता है। इसका कारण यह है कि जिन शिकायतों और लक्षणों को ट्रिगर किया जाता है, वे वयस्कों की तुलना में बचपन में बहुत अधिक आम हैं। बच्चे एक असामान्य बेचैनी के कारण खड़े होते हैं और एक उम्र-एटिपिकल एकाग्रता विकार और मजबूत मिजाज के कारण भी। वयस्कों में आमतौर पर समान लक्षण होते हैं, लेकिन उन्हें अक्सर एक चरित्र विशेषता के रूप में देखा जाता है जिसे प्रभावित नहीं किया जा सकता है।
एडीएचडी से पीड़ित वयस्कों की संख्या और यह नहीं पता हो सकता है कि यह लगभग 2 मिलियन लोगों को माना जाता है। लगभग सभी बीमारियां बचपन में शुरू होती हैं और वयस्कता में किसी का ध्यान नहीं जाती हैं। वयस्कजो लोग एडीएचडी से पीड़ित होते हैं, वे आमतौर पर समाज में असफल होते हैं गंभीर मिजाज और अधिक आम है चिड़चिड़ापन पर। उनका आकलन करना मुश्किल है और उनका मूड अप्रत्याशित है। उन्हें भी बुलाया जाता है अराजक तथा बेतरतीब और अक्सर वयस्क सभी से ऊपर असफल हो जाते हैं खराब प्रदर्शन काम पर नकारात्मक रूप से।
एक डॉक्टर से केवल बहुत ही कम परामर्श किया जाता है, और ध्यान घाटे की सक्रियता विकार भी कम आम है। बल्कि, सभी संभावित आंतरिक रोगों की जांच की जाती है, जैसे कि ओवरएक्टिव थायराइड, जो इस तरह के लक्षणों को भी जन्म दे सकता है। बच्चों और वयस्कों में निदान का समर्थन किया जाता है मनोचिकित्सक बनी हुयी थी। कई व्यक्तिगत बातचीत के दौरान, वह पहले रोगी का निरीक्षण करेंगे और विभिन्न स्थितियों में उनका आकलन करेंगे। साथ वाले भी हैं प्रश्नावलीजो ADHD के संदेह को दूर कर सकता है।
जैसे ही निदान किया जाता है उपचार शुरू करना चाहिए। किसी भी मामले में यह विशेष रूप से दवा के साथ नहीं किया जाना चाहिए, लेकिन पहले एक मनोचिकित्सा उपाय से निपटा जा सकता है। नियमित बातचीत और व्यवहार चिकित्सा यह सुनिश्चित करना चाहिए कि रोगी विभिन्न स्थितियों में बेहतर ढंग से स्वयं को प्रतिबिंबित और आंकने में सक्षम है। इसके अलावा, रोगी को स्वतंत्र रूप से और निरंतर रूप से अपनी एकाग्रता में सुधार करने और अपनी आक्रामकता को बेहतर ढंग से नियंत्रित करने और उन्हें पहले स्थान पर न आने देने के उपायों को दिखाया जाना चाहिए। मनोचिकित्सक सत्रों को कई महीनों तक किया जाना चाहिए और, यदि आवश्यक हो और सफल भी बढ़ाया जाए।
इसके अलावा, या अगर कोई सफलता नहीं है, तो एडीएचडी के उपचार के लिए दो सामान्य दवाओं में से एक के साथ भी उपचार शुरू किया जा सकता है। आज भी इस्तेमाल की जाने वाली मानक दवा है Ritalin®। बाजार में आने वाली कुछ नई दवा है ऐटोमॉक्सेटाइन। अब इसे दूसरी पंक्ति की दवा के रूप में उपयोग किया जाता है। दोनों दवाओं को मिजाज और एकाग्रता विकारों में कमी लाने और रोगी को समाज में बेहतर एकीकृत करने की अनुमति देने के लिए कहा जाता है।
संभव एडीएचडी में लक्षणों के साथ
यहाँ आप समस्याओं के साथ और अधिक जानकारी प्राप्त कर सकते हैं। स्कूल सेक्टर के संबंध में, इनमें न केवल पढ़ना और लिखना कमजोरियां हैं, बल्कि संख्यात्मकता में कमजोरियां भी शामिल हैं। एकाग्रता की कमी - पृष्ठ पर आप उन समस्याओं के बारे में अधिक जान सकते हैं जो एडीएचडी के क्षेत्र में लक्षण के रूप में भी प्रकट होती हैं।
- LRS / डिस्लेक्सिया
- अंकगणित की कमजोरी / डिस्क्लेकुलिया
- कमज़ोर एकाग्रता
एडीएचडी और अवसाद, क्या संबंध है?
अध्ययन की स्थिति के आधार पर, एच10-20% में ADHD रोगियों में अवसाद की आवृत्ति.
सामाजिक बहिष्करण, कलंक, असफलता का डर और एडीएचडी लक्षणों के साथ बुरे अनुभव आत्मसम्मान को कम करते हैं और अवसाद से प्रभावित लोगों को प्रभावित करते हैं। अवसाद और एडीएचडी के बीच संबंध बच्चों में विशेष रूप से महत्वपूर्ण है। क्योंकि अवसाद और एडीएचडी एक-दूसरे को बदतर बनाते हैं, रोगियों को इसके लिए जांच की जानी चाहिए और जल्दी इलाज किया जाना चाहिए।
एडीएचडी का निदान
जैसा कि पहले ही विषयगत अनुभाग "फ्रीक्वेंसी" में वर्णित है, द निदान हमेशा आसान नहीं होता। जैसा कि सीखने के क्षेत्र में सभी निदानों के साथ है, ऐसे निदान के खिलाफ चेतावनी दी जानी चाहिए जो बहुत जल्दी और एकतरफा हो। हालांकि, यह एक को अंधा होने के लिए प्रोत्साहित नहीं करता है और उम्मीद है कि समस्याएं बढ़ेंगी।
यदि समस्याएं हैं, तो उन्हें लगभग एक अवधि से अधिक होना चाहिए छह महीने बच्चे के जीवन के विभिन्न क्षेत्रों में दिखाई दिए।
0. सटीक अवलोकन
1. माता-पिता का साक्षात्कार
2. स्कूल द्वारा स्थिति का आकलन (किगा)
3. मनोवैज्ञानिक रिपोर्ट तैयार करना
4. नैदानिक (चिकित्सा) निदान
एडीएचडी के लिए क्या परीक्षण हैं?
इंटरनेट एक किस्म प्रदान करता है प्रश्नावली और स्व-परीक्षणजिसे संबंधित व्यक्ति भर सकता है। हालाँकि, आप हैं बी नहीं हैप्रदर्शन ADHD स्थिति के लिए। अन्य परीक्षण, जैसे व्यवहार और बुद्धि परीक्षण भी निदान का हिस्सा हैं। हालांकि विभिन्न स्व-परीक्षणों का कोई स्पष्ट मूल्य नहीं है, वे एडीएचडी के पहले संकेतों का पता लगाने के लिए एक अच्छा उपकरण हैं।
चूंकि एडीएचडी खुद को सभी के लिए अलग तरह से व्यक्त करता है, कोई भी मानकीकृत परीक्षण डॉक्टर और आगे के निदान के साथ एक विस्तृत चर्चा को प्रतिस्थापित नहीं कर सकता है। ADHD के लिए कोई प्रयोगशाला परीक्षण या इसके जैसे नहीं हैं।
वयस्कों के लिए टेस्ट
प्रसिद्ध स्व परीक्षण यदि आप ADHD पर संदेह करते हैं तो विशिष्ट ADHD लक्षणों के बारे में पूछें और उपयोगी हैं। जैसे हैं डब्ल्यूएचओ (विश्व स्वास्थ्य संगठन) की वेबसाइट पर, विभिन्न स्व-सहायता समूहों, चिकित्सा-संचालित संघों और कई अन्य के साथ।
आगे के परीक्षण होंगे डॉक्टर द्वारा किया गया और दूसरों के बीच में शामिल हैं ध्यान अवधि, बुद्धि और व्यवहार का निर्धारण। कौन से परीक्षण का उपयोग किया जाता है जिसमें रोगी रोग के व्यक्तिगत रूप और डॉक्टर के निर्णय पर निर्भर करता है।
बच्चों के लिए टेस्ट
बच्चों के लिए परीक्षण उनकी उम्र पर आधारित हैं। बहुत छोटे बच्चे उदा। खेलते समय एक ध्यान विकार, बड़े बच्चों को वयस्कों की तरह लिखित रूप में परीक्षण किया जा सकता है। यह बच्चे के साथ खेलता है माता-पिता और शिक्षकों द्वारा मूल्यांकन एक प्रमुख भूमिका निभाता है, यही कारण है कि प्रश्नावली को बच्चे और पर्यावरण द्वारा भरना चाहिए। लक्षणों के अन्य कारणों का पता लगाने के लिए आगे के परीक्षणों और परीक्षाओं की भी आवश्यकता होगी। बहुत की वजह से व्यक्तिगत उपस्थिति बच्चों के लिए परीक्षणों की कुछ सीमाएँ हैं, वयस्कों के लिए परीक्षण के समान।
ऑनलाइन टेस्ट कितने उपयोगी हैं?
यदि आप ADHD पर संदेह करते हैं, तो आप प्रभावित व्यक्ति या माता-पिता के रूप में जल्दी से निश्चित होना चाहते हैं। ऑनलाइन परीक्षण त्वरित उत्तर देने का वादा करते हैं, लेकिन वे हैं केवल सशर्त रूप से उपयोगी है.
बड़ी संख्या में प्रदाता हैं जो इंटरनेट पर प्रश्नावली उपलब्ध कराते हैं। कुछ भरोसेमंद स्रोतों से आते हैं जैसे कि डब्ल्यूएचओ (विश्व स्वास्थ्य संगठन) की। इसके अलावा, ठेठ लक्षण न केवल एडीएचडी में होते हैं, बल्कि अन्य बीमारियों में भी होते हैं और स्वस्थ लोगों में भी। तो हर सकारात्मक परीक्षा परिणाम जरूरी एडीएचडी नहीं है। अंतिम निदान इसलिए अन्य कारणों का बहिष्कार किया जा सकता है बस डॉक्टर से पूछें.
एडीएचडी में विभेदक निदान
एडीडी और अन्य क्षेत्रों के क्षेत्र में, "एडीएचडी" का निदान करने की समस्या इस तथ्य में निहित है कि एक केंद्रीय सीखने की समस्या को सीधे "छोटी" समस्या बताती है। इसका मतलब है: बच्चे "बस" एकाग्रता की कमी से पीड़ित हो सकते हैं। यह हमेशा एक एडीएचडी नहीं है जो बच्चे पर लागू होता है। कम से कम इस वजह से, लक्षणों का एक विभेदक निदान परिसीमन आवश्यक है।
विभिन्न नैदानिक सर्वेक्षणों के आधार पर, यह पहले से ही स्पष्ट है कि कुछ क्षेत्र विशेष रूप से अन्य बीमारियों को बाहर करने की कोशिश करते हैं। विभिन्न आंतरिक और न्यूरोलॉजिकल परीक्षाओं के माध्यम से, डॉक्टर विभेदक निदान के माध्यम से विभिन्न चयापचय संबंधी विकारों, दृश्य विकारों, श्रवण विकारों और न्यूरोलॉजिकल रोगों को बाहर करने की कोशिश करता है और विशेष रूप से, किसी भी थकावट का वास्तविक कारण बता सकता है जो मौजूद हो सकता है।
डिफरेंशियल डायग्नोस्टिक बीमारियों में गहरा मनोवैज्ञानिक दोष भी शामिल होता है, जैसे कि टॉरेट सिंड्रोम, अवसाद, चिंता विकार, उन्माद, जुनूनी-बाध्यकारी विकार (टिक), ऑटिज्म और द्विध्रुवी विकार। केवल शायद ही कभी ऐसा होता है कि बच्चे एडीएचडी के अलावा वर्णित बीमारियों में से एक से पीड़ित होते हैं।
संज्ञानात्मक क्षेत्र में, कम बुद्धि, आंशिक प्रदर्शन विकार जैसे डिस्लेक्सिया या डिस्केल्किया को बाहर रखा जाना चाहिए, साथ ही उपहार या आंशिक खराब एकाग्रता भी। विशेष रूप से, डिस्लेक्सिया और डिस्केक्लेकिया के साथ लक्षण (द्वितीयक साथ लक्षण) कभी-कभी एडीएचडी के लक्षणों के समान हो सकते हैं।
विभेदक निदान को गहन विकास संबंधी विकारों, भावात्मक विकारों और एक घरेलू वातावरण में अंतर करना चाहिए जो लक्षणों (दबाव, अपेक्षाओं, समझ की कमी, कोई नियम नहीं, ...) को तेज करता है।
चिकित्सा
एडीएचडी की थेरेपी हमेशा होनी चाहिए व्यक्तिगत रूप से बच्चे की कमी के अनुरूप और यदि संभव हो तो समग्र रूप से शुरू करें। इस बिंदु पर, एक तरफ समग्र का अर्थ है कि चिकित्सक, माता-पिता और स्कूल खींचने के लिए एक साथ खींचना सहयोग एक साथ सर्वोत्तम संभव परिणाम प्राप्त करना चाहते हैं। इसके साथ में सामाजिक-भावनात्मक क्षेत्र उसी तरह संबोधित किए जाते हैं जैसे मनोप्रेरणा और यह संज्ञानात्मक क्षेत्र। शैक्षिक कार्य सीखने के स्तर, सीखने की स्थिति और प्रत्येक बच्चे के काम के अवसरों पर आधारित होना चाहिए।
बच्चे की परवरिश में शामिल सभी को यह स्पष्ट करना चाहिए कि ADHD बच्चे का मौखिक रूप से दुरुपयोग नहीं किया जाना चाहिए। सबसे पहले और सबसे महत्वपूर्ण, इसके लिए इन लोगों से आत्म-अनुशासन और नियंत्रण की आवश्यकता होती है, क्योंकि व्यवहार अक्सर "आपको अपसेट" करता है।
स्पष्ट नियम और समझौते, और विशेष रूप से भी वयस्कों का लगातार व्यवहार शुरुआती स्थिति का प्रतिनिधित्व करें। कदम से कदम आपको बच्चे के साथ काम करना होगा सहमत नियमों का अनुपालन काम किया जाना है। यदि ... तो - परिणामों को शांति से समझाया जाना चाहिए और समझा जा सकता है, लेकिन इसका पालन भी किया जाना चाहिए। आपको यह सुनिश्चित करना चाहिए कि नियम के उल्लंघन के लिए परिणाम हमेशा एक ही कर रहे हैं।
हालांकि, उन दंडों से बचना आवश्यक है जो बहुत कठोर हैं। यहां तक कि अगर नकारात्मक व्यवहार को दबाया जाता है, तो यह बदले की भावनाओं या इस तरह की वजह से एक और जगह पर फिर से प्रकट होता है - शायद और भी हिंसक रूप से।
इसके साथ में सकारात्मक सुदृढीकरण का सिद्धांत सिद्ध किया हुआ। इसका अर्थ है: हर सफलता, नियमों का पालन आदि की प्रशंसा की जानी चाहिए। लेकिन सुनिश्चित करें कि यह दिल से आता है। बच्चों, विशेष रूप से एडीएचडी - बच्चों को अंतर दिखाई देता है।
कृपया निम्नलिखित ध्यान दें: लगातार शैक्षिक उपाय और उपर्युक्त सभी सहायता आपको एडीएचडी को ठीक करने में मदद नहीं करेगी। वे केवल बच्चे में तनाव और भय को कम करने और अपनी खुद की ताकत को बचाने में आपकी मदद करते हैं। चिल्लाहट, घर की गिरफ्तारी या यहां तक कि पिटाई हमेशा एक बच्चे को रक्षात्मक प्रतिक्रिया करने का कारण बनती है। यदि आपको लगता है कि आपके साथ गलत व्यवहार किया गया है - और यह लगभग सभी लोगों के लिए समान है - आप व्यवहार में कोई बदलाव नहीं हासिल करते हैं और किसी भी इच्छा को नष्ट करने के लिए प्रयास करते हैं और नियमों का पालन करते हैं।
शैक्षिक उपायों में भी शामिल हैं ठीक मोटर अभ्यासजो आवश्यक हो जाता है क्योंकि विशेष रूप से अतिसक्रिय बच्चों को उनकी गति की सीमा में कठिनाइयाँ होती हैं। ठीक मोटर अभ्यास कभी भी, कहीं भी किया जा सकता है। इसके उदाहरण हैं: सानना, काटना, रंग भरना, तख्ती लगाना, मोती फेंकना, ...। सिद्धांत रूप में, प्रशिक्षण मैनुअल और निपुणता के लिए सभी "सामान्य" अभ्यास सकारात्मक हैं। हालांकि, प्रदर्शन करने के किसी भी दबाव और मूल्यांकन के किसी भी रूप से बचा जाना चाहिए।
जैसा कि पहले ही कई बार उल्लेख किया गया है, कोई भी चिकित्सा नहीं है जो एडीएचडी का इलाज और उपाय कर सकती है। इसे अलग-अलग बिंदुओं पर शुरू किया जाना है। इसका मतलब यह है कि जिन क्षेत्रों में बच्चे को लाया जाता है, उन सभी क्षेत्रों को पहले संबोधित किया जाना चाहिए। पैतृक घर के अलावा, यह शुरू में बालवाड़ी या स्कूल है। लेकिन चिकित्सा के बुनियादी पहलुओं को अन्य सभी संपर्क व्यक्तियों को भी बताना चाहिए। उदाहरण के लिए, दादा-दादी द्वारा प्रतिप्रकारात्मक कार्य से बचा जाना चाहिए।
यह आमतौर पर के साथ शुरू होता है माता-पिता की शिक्षा एडीएचडी, इसके लक्षण और चिकित्सीय विकल्पों के बारे में। माता-पिता को यह स्पष्ट करना महत्वपूर्ण है कि अपने बच्चे के साथ व्यवहार करने के लिए "सामान्य" नियम की तुलना में अधिक प्रयास, ऊर्जा और नसों की आवश्यकता होगी। एक नियम के रूप में, इसका मतलब यह भी है कि आप पुराने नियमों और व्यवहारों के साथ भाग लेते हैं जो आपको पसंद आए होंगे। परवरिश के लिए सकारात्मक आधार को स्थापित करने या बहाल करने पर ध्यान देना चाहिए। मनोवैज्ञानिक परामर्श कई मामलों में हो सकता है और एक बार नहीं होना चाहिए और यह बीमारी और इसके विकास को समझाने तक सीमित नहीं होना चाहिए। कई मामलों में, चिकित्सा के दौरान देखभाल उतनी ही महत्वपूर्ण है, संभवतः अधिक महत्वपूर्ण है, क्योंकि यह कठोरता और स्थिरता के मामले में माता-पिता से बहुत मांग करती है।
जैसा कि पहले ही उल्लेख किया गया है, माता-पिता बच्चे की परवरिश में शामिल अन्य सभी बच्चों के साथ मिलकर एक इकाई बनाते हैं और जैसा कि आम तौर पर लागू होना चाहिए और लगातार देखा गया नियम भी होना चाहिए। सभी को "एक साथ खींचना चाहिए"। माता-पिता को शिक्षित करने के अलावा, यह इसलिए भी महत्वपूर्ण है कि बीमारी के बारे में अन्य सभी समूहों को सूचित किया बनना। अग्रेषण सूचना के अलावा, चिकित्सा एडीएचडी के समान रूप से महान महत्व: केवल अगर हर कोई स्थापित किए गए नियमों का पालन करता है, तो चिकित्सा सफलता का एक मौका का दावा कर सकती है।
सारांश में, यह कहा जा सकता है कि बच्चे की चिकित्सा दर्जी द्वारा सिले हुए बनना चाहिए। इसका मतलब यह है कि कोई भी एडीएचडी थेरेपी नहीं है जो हर बच्चे के लिए समान रूप से लागू और संभव है। जैसा कि बच्चा है, किसी भी थेरेपी को व्यक्तिगत माना जाना चाहिए। इसका मतलब यह है कि उम्र और लक्षणों की गंभीरता के साथ-साथ लक्षणों और बच्चे के जीवित वातावरण को ध्यान में रखना चाहिए। बच्चे के पर्यावरण (ऊपर देखें) पर विशेष ध्यान दिया जाना चाहिए, ताकि (चिकित्सीय / मनोवैज्ञानिक) काउंसलिंग और माता-पिता और अन्य देखभाल करने वालों के लिए सहायता केवल बच्चे की चिकित्सा के रूप में महत्वपूर्ण हो सके।
नतीजतन, चिकित्सा में आमतौर पर विभिन्न उपायों को शामिल करना चाहिए और एक निश्चित तरीके से एक दूसरे के पूरक होना चाहिए। इन्हें फिर से नीचे संक्षेप में सूचीबद्ध किया गया है।
- माता-पिता के लिए सलाह और समर्थन
- परवरिश में शामिल सभी वयस्कों के बीच सहयोग (चिकित्सक - स्कूल / बालवाड़ी और माता-पिता के घर)
- यदि आवश्यक हो, तो शैक्षिक सलाह (स्पष्ट नियम और संरचनाएं (अनुष्ठान))
- चिकित्सा से पहले उचित निदान
- व्यवहार चिकित्सा
- यदि आवश्यक हो, दवा चिकित्सा
- यदि आवश्यक हो (और उचित समय पर: समस्याओं के साथ चिकित्सा (अंकगणित की कमजोरी, पढ़ने और वर्तनी की कमजोरी, डिस्केलेकिया, डिस्लेक्सिया ...)
चूँकि पहले कुछ निश्चित पूर्वापेक्षाएँ बनाई जानी चाहिए ताकि चिकित्सा को उचित और आवश्यक तरीके से किया जा सके, यह स्वाभाविक है कि सभी उपाय एक ही समय में शुरू और किए नहीं जाते हैं। आमतौर पर ए व्यक्तिगत चिकित्सा योजना बनाया था। सामान्य तौर पर, एक शुरुआत उन बिंदुओं पर की जाती है जहां समस्याएं उत्पन्न होती हैं। चूंकि व्यवहार तब कार्रवाई और प्रतिक्रिया को हमेशा ट्रिगर करता है, यह जल्दी से स्पष्ट हो जाता है कि किन बिंदुओं पर आगे काम किया जाना चाहिए और इलाज किया जाना चाहिए।
एडीएचडी दवा
एक बार एडीएचडी का निदान हो जाने के बाद, यह विचार किया जाना चाहिए कि या तो गैर-दवा उपचार शुरू किया गया है या कुछ अच्छी तरह से शोधित दवाओं का उपयोग किया जाता है जो आज नैदानिक तस्वीर के लिए उपयोग किए जाते हैं। आज सक्रिय संघटक का उपयोग बाल मनोचिकित्सा और वयस्क मनोरोग दोनों में किया जाता है मिथाइलफेनाडेट उपयोग किया गया। यह सक्रिय संघटक व्यापार नाम के तहत है Ritalin® उपलब्ध है। इसे टैबलेट के रूप में प्रशासित किया जाता है और ध्यान केंद्रित करने की क्षमता बढ़ जाती है। Ritalin® तथाकथित के समूह की एक दवा है उत्तेजक। यह अभी भी ज्ञात नहीं है कि एक उत्तेजक का विपरीत प्रभाव क्यों होता है, विशेष रूप से एडीएचडी रोगियों में, और एकाग्रता में वृद्धि की ओर जाता है।
Ritalin का उपयोग किया जाता है बच्चे की एक खुराक में 2.5-5 मिलीग्राम एक दिन आमतौर पर इस्तेमाल किया और है अच्छी तरह सहन किया। उपचार शुरू में कई महीनों तक चलना चाहिए। यदि Ritalin® के तहत लक्षण काफी कम हो गए हैं या यहां तक कि गायब हो गए हैं, तो एक प्रयास किया जा सकता है। एक नियम के रूप में, और विशेष रूप से बच्चों और किशोरों में, लक्षणों को पुनरावृत्ति से बचाने के लिए निदान किए जाने के कम से कम एक वर्ष बाद तक दवा दी जाती है।
अब पुराने रिटेलिन® के अलावा, एक नई दवा भी बन गई है जिसमें कुछ समय के लिए सक्रिय घटक होता है ऐटोमॉक्सेटाइन भी शामिल है। व्यापार नाम है Strattera®। एकाग्रता में सुधार के अलावा, दवा भी मिजाज और आवेग को कम करती है। दवा के लिए एक नशे की लत व्यवहार अभी तक स्थापित नहीं किया गया है।
जनक प्रशिक्षण
बच्चे की भलाई और उनके ध्यान विकार के लिए पूर्वानुमान इस बात पर निर्भर करता है कि माता-पिता अपने एडीएचडी का प्रबंधन कैसे करते हैं। ए प्रभावित माता-पिता को प्रशिक्षित करना इसलिए ADHD थेरेपी में एक प्राथमिक घटक है। यह बच्चे के व्यवहार को बेहतर ढंग से समझने के लिए बीमारी की एक बुनियादी समझ बनाता है।
एडीएचडी सामान्य सीखने को कठिन बनाता है और सामाजिक व्यवहार को प्रभावित करता है। यदि इन बच्चों के साथ अन्य सभी की तरह व्यवहार किया जाता है, तो वे कम उम्र से अस्वीकृति का अनुभव करते हैं और विफलता के डर से पीड़ित होते हैं, जो बच्चे के विकास को बाधित करता है और बाद के जीवन में समस्याएं पैदा कर सकता है। इसके अलावा, अपने व्यवहार के साथ, माता-पिता बच्चे की खुद की छवि, उसकी बीमारी और उसकी क्षमताओं को भी प्रभावित करते हैं।
ADHD से निपटना आसान नहीं है। प्रभावित बच्चों को अक्सर ऊपर लाना मुश्किल माना जाता है और माता-पिता को उनके माध्यम से जाना मुश्किल लगता है। उन्हें लगातार, लेकिन भावनात्मक और भावनात्मक होना चाहिए, भले ही वे हमेशा बच्चे के व्यवहार को नहीं समझ सकते। सजा के बजाय प्रशंसा करें, काम समाधान-उन्मुख, धैर्य रखना माता-पिता के लिए चुनौतियां हैं, लेकिन एडीएचडी वाले बच्चों को बढ़ाने के लिए सबसे प्रभावी तरीके का प्रतिनिधित्व करते हैं।













.jpg)

.jpg)