Adnexitis
व्यापक अर्थ में पर्यायवाची
गर्भाशय की सूजन जैसे अंडाशय और फैलोपियन ट्यूब
फैलोपियन ट्यूब की सूजन, अंडाशय की सूजन
अंग्रेजी: adnexitis
एडनेक्सिटिस की परिभाषा
गर्भाशय उपांग का कार्य निषेचित अंडे को परिपक्व होने की अनुमति देना है (अंडाशय) और फिर इसे गर्भाशय में ले जाने के लिए, जो फैलोपियन ट्यूब के माध्यम से होता है।
एडनेक्सिटिस शब्द अब अंडाशय की सूजन को संदर्भित करता है (अंडाशय) और फैलोपियन ट्यूब (तुबा गर्भाशय) का वर्णन किया।

बेशक, दोनों अंग, अंडाशय (अंडाशय) और फैलोपियन ट्यूब (टुबा uterina), भी एक दूसरे से अलग प्रज्वलित किया। हालांकि, इस तरह के एक पृथक सूजन अत्यंत दुर्लभ रूप से होती है, क्योंकि रोगजनक आमतौर पर फैलोपियन ट्यूब के माध्यम से अंडाशय तक पहुंचते हैं और इस तरह सूजन दोनों अंगों में फैल जाती है। एक फैलोपियन ट्यूब और एक अंडाशय है जो गर्भाशय के दाईं और बाईं ओर दोनों है, ताकि एडनेक्सिटिस एकतरफा या द्विपक्षीय रूप से हो सके।
सूजन से अंडाशय में दर्द होता है, लेकिन ये कई अन्य कारण भी हो सकते हैं और गर्भावस्था के दौरान अधिक बार हो सकते हैं। आप गर्भावस्था के दौरान डिम्बग्रंथि के दर्द के तहत इस विषय के बारे में अधिक पढ़ सकते हैं।
विश्व स्वास्थ्य प्राधिकरण (WHO) एक अंतरराष्ट्रीय स्तर पर मान्यता प्राप्त सामूहिक शब्द है जिसमें श्रोणि में विभिन्न पुरानी और तीव्र सूजन शामिल हैं। पीelvic मैंnflammatory घisease (पीआईडी) सामूहिक शब्द है और इसमें फैलोपियन ट्यूब की सूजन शामिल है (salpingitis = फैलोपियन ट्यूब की सूजन), अंडाशय की सूजन (Salpingoophoritis = डिम्बग्रंथि की सूजन) और, जटिलताओं के रूप में, पेरिटोनियम की सूजन (पैलवेपरोपोइटिस = पेरिटोनिटिस) और गर्भाशय (पैराथ्राइटिस) के स्नायुबंधन की सूजन।
Adnexitis गंभीर स्त्री रोगों से संबंधित है। दीर्घकालिक पाठ्यक्रम या दीर्घकालिक प्रभाव, जैसे कि आसंजन (आसंजन), एक गर्भावस्था गर्भ के बाहर (अतिरिक्त-कम गर्भावस्था, के रूप में अस्थानिक गर्भावस्था) या बांझपन (बाँझपन) आइए।
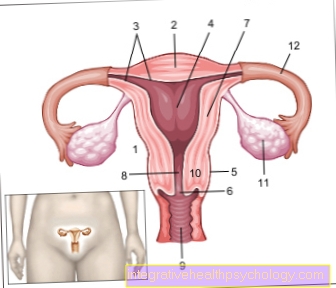
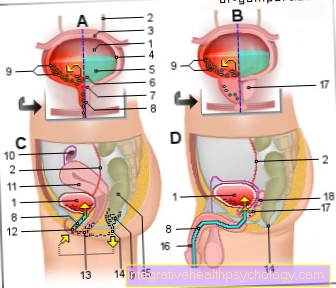
- गर्भाशय -
गर्भाशय - गर्भाशय की नोक -
फंडस यूटरी - गर्भाशय अस्तर -
ट्युनिका म्यूकोसा - गर्भाश्य छिद्र -
कैविटस गर्भाशय - पेरिटोनियम कवर -
टुनिका सेरोसा - गर्भाशय ग्रीवा -
ओस्टियम गर्भाशय - गर्भाशय शरीर -
कॉर्पस गर्भाशय - गर्भाशय की मरोड़ -
इस्तमस गर्भाशय - शीथ - योनि
- गर्भाशय ग्रीवा - गर्भाशय ग्रीवा
- अंडाशय - अंडाशय
- फैलोपियन ट्यूब - तुबा गर्भाशय
आप यहाँ सभी डॉ-गम्पर चित्रों का अवलोकन पा सकते हैं: चिकित्सा चित्रण
महामारी विज्ञान
तीव्र डिम्बग्रंथि सूजन युवा महिलाओं में होती है जो गर्भवती नहीं हैं, लेकिन यौन सक्रिय हैं।
विशेषकर अधिक संख्या में विभिन्न यौन साथी वाली महिलाएं, जिनकी यौन गतिविधि जल्दी शुरू हुई और जिनकी स्वच्छता अपर्याप्त है, उनमें बीमारी का खतरा बढ़ जाता है।
हर साल 1000 महिलाओं में से 11-13 नए मामले बीमारी विकसित करते हैं, नए मामले मुख्य रूप से 16 से 20 वर्ष की आयु के रोगियों में पाए जाते हैं।
मूल कारण
ज्यादातर मामलों में, एडनेक्सिटिस का कारण बैक्टीरिया है। ये या तो निचले जननांग अंगों से योनि और गर्भाशय से फैलोपियन ट्यूब और अंडाशय तक पहुंचते हैं। संक्रमण का यह रास्ता केवल बैक्टीरिया के लिए पारगम्य है यदि सामान्य सुरक्षात्मक बाधाएं, जैसे कि बंद गर्भाशय ग्रीवा को उठा दिया जाता है। यह मासिक धर्म के दौरान उदाहरण के लिए है (माहवारी), जन्म या गर्भपात के बाद और साथ ही योनि के माध्यम से सर्जरी के बाद, जैसे कि आईयूडी डालना या गर्भाशय को स्क्रैप करना। नीचे से आरोही का यह रूप (आरोहीसूजन लगभग विशेष रूप से यौन परिपक्व और यौन सक्रिय महिलाओं में पाई जाती है।
सूजन फैलने के लिए एक और संभावना उतरती है (अवरोही संक्रमण) पेट के अंगों से बैक्टीरिया की। यदि कोई पड़ोसी उदर अंग फुलाया जाता है, तो बैक्टीरिया सीधे फैलोपियन ट्यूब या अंडाशय तक पहुंच जाता है और वहां एडनेक्सिटिस का कारण बनता है, या बैक्टीरिया को लसीका प्रणाली के माध्यम से अंगों में लाया जाता है और परिणामस्वरूप एडनेक्सिटिस होता है
पेट की सर्जरी के बाद होता है जैसे कि अपेंडिसाइटिस के लिए अपेंडिक्स को हटाना (appendectomy) यदि ऑपरेटिंग क्षेत्र में संक्रमण होता है, तो बैक्टीरिया जो यहां घुस गए हैं, वे भी एडनेक्सिटिस का कारण बन सकते हैं।
75% से अधिक मामलों में, ट्रिगर बैक्टीरिया क्लैमाइडिया, गोनोकोकी (सूजाक) और मायकोप्लाज्मा। बहुत कम ही, संक्रमण तपेदिक के परिणामस्वरूप भी हो सकता है।
एडनेक्सिटिस के लक्षण
एडनेक्सिटिस अंडाशय और फैलोपियन ट्यूब की सूजन है। Adnexitis विभिन्न रूप ले सकता है। हल्के और लक्षण-मुक्त रूप हैं, लेकिन बहुत मजबूत लक्षणों के साथ गंभीर पाठ्यक्रम भी। सबसे आम एकतरफा पैल्विक दर्द हैं, जिसे दबाव से भी ट्रिगर किया जा सकता है। दर्द अचानक और हिंसक रूप से भी शुरू हो सकता है। कभी-कभी निचले पेट में एक मजबूत संरचना भी महसूस की जा सकती है। यदि सूजन हो, तो बढ़ा हुआ तापमान या बुखार भी हो सकता है।
विषयों के बारे में अधिक पढ़ें: फैलोपियन ट्यूब की सूजन और फैलोपियन ट्यूब की सूजन के लक्षण
एडनेक्सिटिस के अन्य सामान्य लक्षण मतली, उल्टी, दस्त, लेकिन कब्ज भी हो सकते हैं। इसके अलावा, निकटता के कारण पेशाब के साथ समस्याएं हो सकती हैं (पेशाब में जलन) और संभोग के दौरान दर्द (Dyspareunia) आइए। कभी-कभी यह अंतःस्रावी रक्तस्राव, लंबे समय तक मासिक धर्म और पीप डिस्चार्ज हो सकता है। गंभीर एडनेक्सिटिस के साथ, सूजन आसपास के ऊतक और अन्य आसन्न अंगों में फैल सकती है। छोटे कंपन और आंदोलनों के साथ, इससे पेट की दीवार में गंभीर दर्द हो सकता है। गंभीर पेट दर्द, रक्तस्राव या प्यूरुलेंट डिस्चार्ज के संयोजन में बुखार की स्थिति में, गंभीर प्रगति और जटिलताओं से बचने के लिए एक डॉक्टर से हमेशा परामर्श किया जाना चाहिए। एडनेक्सिटिस के लक्षण एक अस्थानिक गर्भावस्था में समान हो सकते हैं। एक जोखिम है कि फैलोपियन ट्यूब फाड़ देगा, इसलिए लक्षणों को जल्दी से स्पष्ट करना महत्वपूर्ण है।
आप हमारे विषय में लक्षणों के बारे में व्यापक जानकारी पा सकते हैं: एडनेक्सिटिस के लक्षण
निदान
किसी पर शक करना Adnexitis डॉक्टर निचले पेट के क्षेत्र में अंतिम हस्तक्षेपों के बारे में पूछते हैं और ये कैसे कालानुक्रमिक रूप से मासिक धर्म से संबंधित थे। योनि को स्वाब करने से या ए गर्भाशय ग्रीवा क्या वो सफेद रक्त कोशिकाएं (ल्यूकोसाइट्स), जो उच्च संख्या में एक सूजन का संकेत देते हैं। आमतौर पर रक्त भी सूजन के संकेतों को निर्धारित करने के लिए लिया जाता है।
अन्यथा चिकित्सक (आमतौर पर ए स्त्री रोग में विशेषज्ञ) स्पर्श करने या संभवतः एक उन्नत चरण में सूजन फैलोपियन ट्यूब महसूस करने से गर्भाशय ग्रीवा में दर्द होता है।
अंडाशय में दर्द एडनेक्सिटिस के अलावा, वे डिम्बग्रंथि नस घनास्त्रता और मुड़ तनों के कारण भी हो सकते हैं।
की मदद से अल्ट्रासाउंड डिवाइस द्रव का संचय, गाढ़ापन और बढ़े हुए अंडाशय को स्पष्ट रूप से प्रदर्शित किया जा सकता है और उनका आकार और सीमा निर्धारित की जाती है।
यदि निदान अभी तक इन परीक्षा विधियों द्वारा पर्याप्त रूप से पुष्टि नहीं किया जा सकता है या यदि चिकित्सा अभी तक सफल नहीं हुई है, तो एक तथाकथित Pelviscopy (पैल्विक स्थान की एंडोस्कोपिक परीक्षा) संज्ञाहरण के तहत आवश्यक हो सकता है। यह परीक्षा एक खोजने का एकमात्र तरीका है Adnexitis सूजन के फोकस को देखकर निश्चितता का निदान करें। इसके अलावा, संक्रमण का एक धब्बा सीधे इस प्रक्रिया के दौरान लिया जा सकता है ताकि रोगज़नक़ को निर्धारित किया जा सके और उचित चिकित्सा शुरू की जा सके। इस प्रक्रिया के दौरान किसी भी पिछले आसंजन को भी ढीला किया जा सकता है।
तीव्र एडनेक्सिटिस
फैलोपियन ट्यूब की तीव्र सूजन (तुबा गर्भाशय) और / या अंडाशय (अंडाशय) एडनेक्सिटिस एक्यूटा कहा जाता है और गंभीर पैल्विक दर्द की अचानक शुरुआत की विशेषता है।
यह दर्द एकतरफा या द्विपक्षीय प्रकृति का हो सकता है, क्योंकि सूजन एकतरफा या द्विपक्षीय भी हो सकती है। इसके अलावा, उल्टी, बुखार और आंतों में रुकावट के संकेत (इलियस के लक्षण) सम्मिलित हों।
तीव्र एडनेक्सिटिस एक तथाकथित तीव्र पेट के रूप में एक चिकित्सा आपातकाल का कारण बन सकता है और इसलिए इसे जल्दी से पहचाना और इलाज किया जाना चाहिए। इसके अलावा, कुछ रोगजनकों (क्लैमाइडिया) के कारण तीव्र एडनेक्सिटिस, यकृत की एक अतिरिक्त सूजन (फ्रिट्ज ह्यूग कर्टिस सिंड्रोम) दाएं तरफा ऊपरी पेट में दर्द और यकृत मूल्यों में वृद्धि।
यदि तीव्र एडनेक्सिटिस का इलाज जल्दी और पर्याप्त रूप से नहीं किया जाता है, तो यह क्रोनिक एडनेक्सिटिस के रूप में जाना जाता है। यह उनके जीवन भर के अधिकांश रोगियों के लिए शिकायत का कारण बनता है, लेकिन वे बहुत कम स्पष्ट और कम आम हैं।
एडनेक्सिटिस एक्यूटा के कारण आमतौर पर बढ़ते हैं (आरोही) रोगाणु, जो मुख्य रूप से यौन सक्रिय महिलाओं में योनि से प्रवेश करें और फिर फैलोपियन ट्यूब और अंडाशय की ओर जाएं। अवरोही (उतरतेएपेंडिसाइटिस के परिणामस्वरूप संक्रमण (पथरी), पेरिटोनिटिस (पेरिटोनिटिस) या पुरानी सूजन आंत्र रोग जैसे क्रोहन रोग से बाहर।
ज्यादातर मामलों में, रोगजनकों को क्लैमाइडिया (लगभग) कहा जाता है।26%) या गोनोरिया पैदा करने वाले बैक्टीरिया (निसेरिया गोनोरिया) (लगभग 29%), लेकिन कई अन्य रोगजनक भी संभव हैं।
तीव्र एडनेक्सिटिस के लिए अधिक तीव्र और अधिक इनवेसिव निदान की आवश्यकता होती है जो क्रोनिक एडनेक्सिटिस के मामले में होगा। यदि नैदानिक परीक्षण के माध्यम से कोई कारण नहीं पाया जा सकता है, तो एक परीक्षा के रूप में, तथाकथित स्पेकुलम सेटिंग के माध्यम से, जिसमें माइक्रोबायोलॉजिकल स्मीयर शामिल हैं और अल्ट्रासाउंड परीक्षा के माध्यम से (सोनोग्राफी) पाया जा सकता है, लैप्रोस्कोपी (लेप्रोस्कोपी) या तथाकथित श्रोणिस्कोपी (पैल्विक प्रतिबिंब) सूक्ष्मजीवविज्ञानी स्मीयरों के साथ पहले एक नैदानिक प्रक्रिया के रूप में उपयोग किया जाता है।
एक बार निदान की पुष्टि हो जाने के बाद, एंटीबायोटिक उपचार को जल्द से जल्द शुरू किया जाना चाहिए, जो कि प्रेरक रोगाणु को लक्षित करना चाहिए। इसके अलावा, कुछ रोगियों को मवाद (फोड़ा) के संचय को राहत देने के लिए सर्जिकल हस्तक्षेप आवश्यक है।
इसके अलावा, दर्द को दूर करने के लिए दर्द की दवा दी जा सकती है।
एक नियम के रूप में, तीव्र एडनेक्सिटिस के लिए अस्पताल में भर्ती होने की आवश्यकता होती है।
एडनेक्सिटिस से बांझपन
एडनेक्सिटिस एक क्रोनिक रूप में भी विकसित हो सकता है, अर्थात् एक स्थायी बीमारी में। बांझपन तीव्र और पुरानी एडनेक्सिटिस दोनों की जटिलता हो सकती है। यह अंग को ग्लूइंग करके किया जाता है। भड़काऊ तरल पदार्थ, मवाद और रक्त जो सूजन के परिणामस्वरूप उत्पन्न होते हैं, वे फाइब्रिनाइजेशन को जन्म देते हैं और इस प्रकार अंग को चिपकाते हैं। इस मामले में, अंडाशय और फैलोपियन ट्यूब।
चिकित्सा
चिकित्सा का उद्देश्य अपने पूर्ण कार्य में फैलोपियन ट्यूब है और इस प्रकार उपजाऊपन औरत का। इसलिए, तुरंत स्मीयर को ए के साथ लेने के बाद एंटीबायोटिक चिकित्सा शुरू कर दिया। यह सीधे नस में 10 दिनों के लिए किया जाता है, यही कारण है कि अस्पताल में एक असंगत रूप से रहना आवश्यक है। विशेष रूप से बीमारी की शुरुआत में बेड रेस्ट की सलाह दी जाती है। बीमार महिलाओं को पर्याप्त तरल पदार्थ पीना चाहिए और नियमित मल त्याग और पेशाब करना चाहिए।
विशेष रूप से तीव्र चरण में, आप भी कर सकते हैं दर्द की दवाई रोगी की सामान्य स्थिति में सुधार प्राप्त करने के लिए दिया गया। इसके अलावा, प्रशासित दर्द निवारक भड़काऊ प्रक्रिया का मुकाबला करते हैं। तीव्र बीमारी के चरण के दौरान, यदि संभव हो तो संभोग से बचा जाना चाहिए।
समर्थन के साथ प्रदान की जाती है भौतिक चिकित्सा शुरू कर दिया। बीमारी के तीव्र चरण में हर घंटे ठंडा होने से रक्त प्रवाह कम हो जाता है और इस तरह सूजन कम हो जाती है। बाद में, तीव्र लक्षण खत्म होने के बाद, आसंजनों का प्रतिकार करने के लिए गर्म, नम संपीड़ितों की मदद से रक्त परिसंचरण को बढ़ाया जाना चाहिए।
ए शल्य चिकित्सा यदि अन्य अंग तीव्र सूजन से प्रभावित होते हैं, जैसे कि खेल में आते हैं अनुबंध (अनुबंध = पथरी) या पेरिटोनियम (पेरिटोनियम = त्वचा की सूजन)। तरल पदार्थ (फोड़े) उदर में विकसित हो सकता है, विशेष रूप से बीच में गर्भाशय तथा मलाशय (डगलस कमरा), संचित किया है। इन्हें पंचर होना चाहिए।
चिकित्सा के बाद बनी रहती है सरेस से जोड़ा हुआ फैलोपियन ट्यूब और आसंजन इसलिए सर्जरी प्रजनन क्षमता को बहाल करने का एकमात्र तरीका है (उपजाऊपन), या का उन्मूलन बांझपनइस मामले में, आसंजनों को ढीला कर दिया जाता है और फैलोपियन ट्यूब के उद्घाटन को फिर से निष्क्रिय कर दिया जाता है।
आपको एंटीबायोटिक दवाओं की आवश्यकता कब होती है?
अधिकांश एडनेक्सिटिस (अंडाशय की सूजन) बैक्टीरिया के कारण होता है। ये गर्भाशय के माध्यम से फैलोपियन ट्यूब और अंडाशय तक पहुंच सकते हैं। ये आमतौर पर क्लैमाइडिया या गोनोकोसी हैं। चूंकि एक जीवाणु संक्रमण का एंटीबायोटिक के साथ सबसे प्रभावी ढंग से इलाज किया जा सकता है, किसी भी एडनेक्सिटिस के लिए एंटीबायोटिक की सिफारिश की जाती है। मुश्किल मामलों में यह एक नस के माध्यम से एंटीबायोटिक देने के लिए आवश्यक है ताकि सूजन से पर्याप्त रूप से लड़ने में सक्षम हो। यह महत्वपूर्ण है ताकि सूजन पेट में न फैले या सेप्सिस (रक्त विषाक्तता) का कारण बने।
कौन सा एंटीबायोटिक सबसे अच्छा है?
एडनेक्सिटिस के इलाज के लिए कौन सा एंटीबायोटिक सबसे अच्छा है जो सूजन पैदा करने वाले जीवाणु पर निर्भर करता है। क्योंकि विभिन्न एंटीबायोटिक्स प्रत्येक विशेष बैक्टीरिया में विशिष्ट हैं। यह पता लगाने के लिए कि यह कौन सा जीवाणु है, एक नमूना लिया जाता है, जिसकी सूक्ष्मजीवविज्ञानी रूप से जांच की जाती है। चूंकि इस परीक्षा में कुछ दिन लग सकते हैं, इसलिए उपचार को पहले व्यापक स्पेक्ट्रम एंटीबायोटिक के साथ किया जाता है। अक्सर सिप्रोफ्लोक्सासिन और मेट्रोनिडाजोल का उपयोग किया जाता है। ये एंटीबायोटिक्स कई संभावित बैक्टीरिया से लड़ सकते हैं। यदि यह साबित किया जा सकता है कि बैक्टीरिया गोनोकोकी हैं, तो इसके अलावा सीफ्रीट्रैक्सोन देने की सिफारिश की जाती है। क्लैमाइडिया के साथ सूजन के मामले में, एज़िथ्रोमाइसिन की भी सिफारिश की जाती है।
दिशा-निर्देश
दिशानिर्देश एक तथाकथित सलाह देते हैं अनुभवजन्य या गणना एंटीबायोटिक चिकित्सा की स्वीकृति के बाद रक्त संस्कृतियों रोगज़नक़ का पता लगाने के लिए। इसका अर्थ है एंटीबायोटिक उपचार जल्दी से (24-48 घंटे के भीतर) शुरू किया जाना चाहिएरोगज़नक़ संस्कृतियों के परिणाम की प्रतीक्षा किए बिना। इसलिए एंटीसियोसिस को इसके खिलाफ निर्देशित किया जाता है जीवाणुजो रोगज़नक़ स्पेक्ट्रम में अपेक्षित हैं। इसके अलावा, रोगज़नक़ ज्ञात होने के बाद जल्दी से किसी अन्य चिकित्सा पर स्विच करना संभव होना चाहिए।
इस परिकलित एंटीबायोटिक थेरेपी को 14-दिवसीय जलसेक चिकित्सा का रूप लेना चाहिए एमोक्सिसिलिन-Clavulanic एसिड तथा डॉक्सीसाइक्लिन क्रमशः।
एमोक्सिसिलिन-क्लैवुलैनिक एसिड काउंटरैक्ट्स ग्राम पॉजिटिव तथा ग्राम नकारात्मक सूक्ष्मजीव जो ए प्रतिरोध तथाकथित बीटा लैक्टमासे के खिलाफ। हालांकि, वे एमोक्सिसिलिन-क्लैवुलैनिक एसिड के प्रति संवेदनशील हैं और इसलिए इससे लड़ा जा सकता है।
डॉक्सीसाइक्लिन तथाकथित एंटीबायोटिक का एक उपवर्ग है tetracyclines और ग्राम-पॉजिटिव, ग्राम-नकारात्मक और के विकास पर एक निरोधात्मक प्रभाव है सेल दीवार रहित बैक्टीरिया (बैक्टीरियोस्टेटिक प्रभाव).
यदि नैदानिक प्रतिक्रिया आसव चिकित्सा थोड़ी देर बाद मौखिक एंटीबायोटिक दवाओं पर विचार किया जा सकता है और अस्पताल से छुट्टी पर विचार किया जा सकता है।
रक्त संस्कृति के माध्यम से रोगज़नक़ के सटीक विश्लेषण के बाद, यह तब हो सकता है विशिष्ट एंटीबायोटिक दवाओं पर स्विच किया जाता है जो रोगज़नक़ के ठीक अनुरूप होते हैं विशेष रूप से रोगज़नक़ से लड़ने के लिए।
एडनेक्सिटिस और एपेंडिसाइटिस के बीच अंतर
ऊपर वर्णित लक्षण एपेंडिसाइटिस (एपेंडिसाइटिस) का संकेत भी दे सकते हैं। इसलिए, केवल लक्षणों के आधार पर दो बीमारियों के बीच अंतर करना मुश्किल है। एपेंडिसाइटिस अक्सर निचले पेट के दाहिनी ओर गंभीर दर्द के साथ अचानक प्रकट हो सकता है। बुखार, मतली, उल्टी और दस्त भी हो सकते हैं। एडनेक्सिटिस दाएं और बाएं दोनों तरफ दिखाई दे सकता है।
कई परीक्षण हैं जो एपेंडिसाइटिस का संकेत दे सकते हैं। इनमें पेट पर दो दबाव बिंदु शामिल हैं, मैकबर्न और लैंज़। जाने देने का विरोधाभासी दर्द एडनेक्सिटिस के साथ पेरिटोनिटिस के साथ भी हो सकता है। अल्ट्रासाउंड की मदद से, जांच करने वाला डॉक्टर एक सूजन परिशिष्ट या अंडाशय का पता लगाने में सक्षम हो सकता है। लेकिन परीक्षा हमेशा संभव या आसान नहीं होती है। यदि लक्षण और परीक्षा दोनों रोगों के बीच अंतर नहीं कर सकते हैं, तो एक लेप्रोस्कोपिक ऑपरेशन किया जा सकता है। यह एक तरह का मिनी ऑपरेशन है। त्वचा में छोटे चीरों के माध्यम से, कैमरों को पेट में देखने के लिए और, यदि आवश्यक हो, संचालित करने के लिए उपयोग किया जा सकता है।
इसके तहत और अधिक पढ़ें: एपेंडिसाइटिस के लक्षण
प्रोफिलैक्सिस
उपयोग का एक सिद्ध सुरक्षात्मक प्रभाव है कंडोम। इसके अलावा, अच्छी स्वच्छता और अंतरंग स्वच्छता महत्वपूर्ण हैं। हार्मोनल गर्भ निरोधकों के साथ रोकथाम सार्वभौमिक रूप से गारंटी नहीं है।