गुर्दे का कैंसर
यहाँ दी गई सभी जानकारी केवल एक सामान्य प्रकृति की है, ट्यूमर थेरेपी हमेशा एक अनुभवी ऑन्कोलॉजिस्ट के हाथों में होती है!
समानार्थक शब्द
चिकित्सा: गुर्दे की कोशिका कार्सिनोमा, हाइपरनेफ्रोमा
व्यापक अर्थों में समानार्थक शब्द: गुर्दा ट्यूमर, गुर्दा कार्सिनोमा, गुर्दा सीए।
अंग्रेज़ी: गुर्दे का कैंसर, गुर्दे का कैंसर
परिभाषा
लगभग सभी किडनी ट्यूमर तथाकथित रीनल सेल कार्सिनोमा हैं। ये घातक ट्यूमर (विकृतियां) कीमोथेरेपी के लिए अपेक्षाकृत असंवेदनशील हैं और बहुत अलग पाठ्यक्रम ले सकते हैं। किडनी कैंसर आमतौर पर बुजुर्गों में एक ट्यूमर है (आमतौर पर 60 और 80 वर्ष की आयु के बीच)।
महामारी विज्ञान
प्रति 100,000 जनसंख्या पर 8 से 20 लोगों के बीच हर साल गुर्दे का कैंसर (गुर्दे का कैंसर) विकसित होता है। पुरुषों को दो बार प्रभावित किया जाता है जितनी बार महिलाओं को।
का कारण बनता है
गुर्दे के कैंसर (किडनी सीए) को बढ़ावा देने के लिए विभिन्न जोखिम कारक हैं।
विशेष रूप से उल्लेखनीय तंबाकू की खपत है (विशेष रूप से साँस लेना धूम्रपान के मामले में)। इसके अलावा, अधिक वजन (मोटापा), एनाल्जेसिक (एनाल्जेसिक नेफ्रोपैथी), सिस्टिक किडनी, डायलिसिस उपचार, किडनी प्रत्यारोपण और कंट्रास्ट एजेंट थोरोट्रास्ट के कारण गुर्दे की क्षति, जो पहले एक्स-रे परीक्षाओं के लिए उपयोग की जाती थी, बीमारी की घटना से संबंधित प्रतीत होती है।
हालांकि, अधिकांश मामले छिटपुट गुर्दे की कोशिका कार्सिनोमा हैं, जो वंशानुगत पारिवारिक रूपों से अलग होना चाहिए।
माइक्रोस्कोप (ऊतकीय) के तहत उपस्थिति के आधार पर, पांच रूपों के बीच एक अंतर किया जाता है, जिसके आधार पर गुर्दे की कोशिकाएं ट्यूमर से उत्पन्न होती हैं:
- स्पष्ट कोशिका कार्सिनोमा (75%): समीपस्थ ट्यूब्यूल के अस्तर ऊतक (उपकला) से बाहर निकलें (गुर्दे की शारीरिक रचना भी देखें)
- क्रोमोफिलिक कार्सिनोमा (15%): समीपस्थ नलिका के उपकला से बाहर निकलें (अक्सर कई स्थानों पर और दोनों तरफ)
- क्रोमोफोबिक कार्सिनोमा (5%): डिस्टल ट्यूबलर एपिथेलियम से बाहर निकलें
- ओंकोसाइटिक कार्सिनोमा (3%): एकत्रित ट्यूब से बाहर निकलें
- बेलिनी वाहिनी कार्सिनोमा (2%): एकत्रित ट्यूब से बाहर निकलें

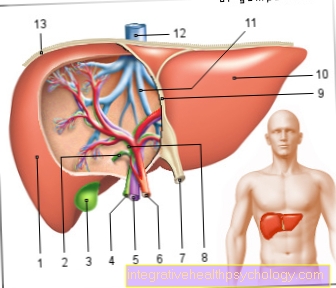
एनाटॉमी किडनी
- गुर्दे मज्जा
- वृक्क छाल
- गुर्दे की धमनी
- गुर्दे की नस
- मूत्रवाहिनी
- गुर्दे का कैप्सूल
- क्लैक्स
- गुर्दे की श्रोणि

- वृक्क छाल - वृक्क छाल
- वृक्क मज्जा (द्वारा गठित)
किडनी पिरामिड) -
मेडुला वृक्क - किडनी बे (वसा भरने के साथ) -
वृक्क साइनस - कैलेक्स - कैलिक्स रीनलिस
- गुर्दे की श्रोणि - श्रोणि गुर्दे
- यूरेटर - मूत्रवाहिनी
- फाइबर कैप्सूल - कैप्सुला फाइब्रोसा
- गुर्दा स्तंभ - कोलुमना रीनलिस
- गुर्दे की धमनी - उ। रीनलिस
- गुर्दे की नस - वी। रीनलिस
- गुर्दे की पपिला
(गुर्दे पिरामिड की टिप) -
गुर्दे की पपिला - एड्रिनल ग्रंथि -
ग्लैंडुला सुपरनेलेनिस - वसा कैप्सूल - कैप्सूला एडिपोसा
आप यहाँ सभी डॉ-गम्पर चित्रों का अवलोकन पा सकते हैं: चिकित्सा चित्रण
लक्षण

चूंकि किडनी का कैंसर अक्सर लक्षण पैदा किए बिना लंबे समय तक बढ़ता है, वे अक्सर निदान के समय पहले से ही 5 सेमी से अधिक का व्यास रखते हैं और लगभग 30% रोगियों में शरीर में पहले से ही (मेटास्टेसाइज्ड) फैल चुके हैं, जिससे बीमारी अब ठीक नहीं होती है। यदि बीमारी के लक्षण (लक्षण) व्यक्त किए जाते हैं, तो वे हैं:
- मूत्र में रक्त (रक्तमेह) (४० - ६०% पर)
- तीव्र दर्द (40% पर)
- ताल में सूजन (25-45% पर)
- वजन में कमी (30% पर)
- रक्ताल्पता (एनीमिया) (30% पर)
- बुखार (20% पर)
जैसा "लक्षणों का क्लासिक परीक्षण " पहली तीन शिकायतों का एक संयोजन है। बहुत सारे रक्त कोशिकाओं (पॉलीसिथेमिया) जैसे कई दुष्प्रभावों, बहुत सारे कैल्शियम रक्त में (हाइपरकेलेकिया) और यकृत समारोह की हानि (स्टॉफ़र सिंड्रोम) के रूप में जाना जाता है।
अन्य शिकायतें ट्यूमर के स्थानीय विकास के कारण होती हैं, उदा। B. निम्न में प्रवेश वेना कावा (वेना कावा हीन) शिक्षा के साथ और अधिक खतरनाक रक्त का थक्का (घनास्त्रता), या मेटास्टेसिस में (अन्य ऊतकों में बेटी के ट्यूमर के कारण शिकायतें, उदा। पीठ दर्द एक बेटी के ट्यूमर के साथ रीढ़ की हड्डी संभवतः के साथ वर्टेब्रल फ्रैक्चर).
बेटी के ट्यूमर (मेटास्टेस) अधिमानतः स्थित हैं फेफड़े, लसीकापर्व, जिगर और कंकाल।
दुर्लभ हैं अधिवृक्क ग्रंथि, अन्य गुर्दा या वो दिमाग पीड़ित। सबसे अधिक प्रभावित रोगियों में पहले से ही कई अंगों में बेटी के ट्यूमर होते हैं जब अंतर्निहित बीमारी को पहचान लिया जाता है (निदान)।
निदान और वर्गीकरण
गुर्दे के कैंसर का पता लगाने और मंचन के लिए अनिवार्य शारीरिक (नैदानिक) परीक्षा है, अल्ट्रासाउंड (सोनोग्राफी), मलत्याग यूरोग्राफी (मूत्र उत्पादन का आकलन करता है) और कंप्यूटेड टोमोग्राफी (सीटी).
इसके दो सामान्य चरण हैं TMN प्रणाली और यह रॉबसन के अनुसार वर्गीकरण। दोनों मूल ट्यूमर (प्राथमिक ट्यूमर), लिम्फ नोड या दूर के मेटास्टेसिस की सीमा पर आधारित होते हैं, साथ ही ऊतक के विभेदन (यानी यदि ट्यूमर के मूल ऊतक को अभी भी पहचाना जा सकता है)। मंचन आगे की चिकित्सा और रोगी के पूर्वानुमान को प्रभावित करता है।
UICC / WHO (1997) के अनुसार TMN वर्गीकरण
- टी - प्राथमिक ट्यूमर:
T1 (किडनी तक सीमित ट्यूमर, <7cm)
T2 (किडनी तक सीमित ट्यूमर,> 7 सेमी)
T3 (शिरापरक या अधिवृक्क घुसपैठ; विवरण: ए, बी, सी)
T4 (गेरोटा प्रावरणी से परे घुसपैठ)
- एन - क्षेत्रीय लिम्फ नोड्स:
N0 (प्रभावित नहीं)
एन 1 (एकान्त, क्षेत्रीय)
एन 2 (> 1 क्षेत्रीय एलके)
N3 (बहुविकल्पी,> 5 सेमी)
- एम - दूर के मेटास्टेस:
M0 (कोई दूर का मेटास्टेस नहीं)
M1 (दूरवर्ती मेटास्टेस; अंग कोड)
एक ऑपरेशन से पहले, वैकल्पिक रूप से एक एंजियोग्राफी (धमनियों का संवहनी प्रतिनिधित्व), एक गुहा (एक अवर वेना कावा को देखता है) और एक पेट का एमआरआई जोड़ा।
मेटास्टेस की खोज करने के लिए, ए एक्स-रे का थोरैक्स (रिब पिंजरे) दो विमानों में, फेफड़ों की सीटी, या एक कंकाल scintigram (ट्यूमर ऊतक में रेडियोधर्मी पदार्थों का संचय)।
विभेदक निदान
यह भी हो सकता है गुर्दे का अल्सर उपरोक्त शिकायतों के लिए जिम्मेदार हो।
यह इमेजिंग तकनीकों के साथ किया जा सकता है जैसे:
- सोनोग्राफी (अल्ट्रासाउंड)
- सीटी (गणना टोमोग्राफी)
- एमआरआई (पेट की चुंबकीय अनुनाद इमेजिंग)
स्पष्ट करना।
आप गुर्दे के अल्सर के बारे में और जानकारी भी यहाँ पा सकते हैं:
गुर्दे का अल्सर
थेरेपी और रोकथाम
निम्नलिखित मदद गुर्दे की कोशिका कार्सिनोमा को रोकने के लिए:
- धूम्रपान छोड़ने
- दर्द निवारक के कुछ समूहों से बचना (उदा। फेनासेटिन युक्त दर्द निवारक, उदा। पैरासिटोल)
- वजन घटना
- गंभीर गुर्दे की कमजोरी / गुर्दे की विफलता (टर्मिनल किडनी की विफलता), सिस्टिक किडनी, वॉन हिप्पेल-लिंडौ सिंड्रोम, ट्यूबलर स्केलेरोसिस के रोगियों में निवारक परीक्षाएँ
गुर्दे की कोशिका कार्सिनोमा / गुर्दे के कैंसर के मामले में जो अभी तक नहीं फैली है, ट्यूमर के ट्यूमर को हटाने (कट्टरपंथी ट्यूमर नेफ्रक्टोमी) गुर्दे, अधिवृक्क ग्रंथि और आसन्न लिम्फ नोड्स के साथ मिलकर मानक चिकित्सा के रूप में मांग की जाती है। यदि आवश्यक हो, पोत के प्रभावित हिस्सों को हटा दिया जाता है और संवहनी कृत्रिम अंग (पोत चीरों के लिए प्रतिस्थापन टुकड़ा) के साथ प्रदान किया जाता है।
ऑपरेशन में मौजूदा बेटी ट्यूमर के लिए भी फायदे हैं: तथाकथित पैरानियोप्लास्टिक लक्षण (बीमारी के संकेत जो सीधे ट्यूमर या उसकी बेटी के ट्यूमर के कारण नहीं होते हैं, लेकिन ट्यूमर की घटना से संबंधित हैं; उदाहरण के लिए, अवसादन दर 56%, एनीमिया 36% बढ़ जाती है); साथ ही ट्यूमर से संबंधित दर्द और रक्तस्राव कम हो जाता है। व्यक्तिगत मेटास्टेस को भी हटाया जा सकता है। जिन रोगियों में शुरू से केवल एक गुर्दा है, यह केवल आंशिक रूप से हटा दिया जाता है।
एक स्थानीय पुनरावृत्ति, अर्थात एच उसी स्थान पर एक नया ट्यूमर जहां तक संभव हो फिर से हटा दिया जाता है।
सहायक चिकित्सा (बाद में कीमोथेरेपी, हार्मोन थेरेपी, विकिरण चिकित्सा, आदि) का लाभ साबित नहीं हुआ है। हस्तक्षेप जो कि इलाज करने के लिए नहीं बल्कि लक्षणों (उपशामक हस्तक्षेप) को दूर करने के लिए हैं, वे फेफड़ों, मस्तिष्क और हड्डियों से मेटास्टेस को हटाते हैं।
वृक्क कोशिका कार्सिनोमा विकिरण या कीमोथेरेपी के लिए अनुत्तरदायी होते हैं।
नोट उपचार
"के साथ नया उपचार दृष्टिकोणजैविक प्रतिक्रिया संशोधक“होनहार हैं।
एक और हालिया विकास तथाकथित "जैविक प्रतिक्रिया संशोधक" का उपयोग है, जो ट्यूमर के इलाज के लिए रोगी की प्रतिरक्षा प्रणाली में हस्तक्षेप करता है।
के दूत पदार्थ हैं प्रतिरक्षा तंत्र (इंटरल्यूकिन -2, ट्यूमर नेक्रोसिस कारक) का उपयोग किया जाता है, जो ट्यूमर कोशिकाओं के विकास को प्रतिबंधित करता है और उन्हें सेल-किलिंग (साइटोटॉक्सिक) टी लिम्फोसाइट्स और मैक्रोफेज (शरीर की अपनी रक्षा कोशिकाओं) के लिए एक लक्ष्य के रूप में चिह्नित करता है। यह सफेद रक्त कोशिकाएं (ल्यूकोसाइट्स) सुनिश्चित करते हैं कि ट्यूमर कोशिकाएं खुद को नष्ट कर देती हैं (एपोप्टोसिस) या सक्रिय रूप से विनाश में भाग लेती हैं (जैसे कि फागोसिटोसिस के माध्यम से)।
सकारात्मक प्रभाव लेकिन आमतौर पर काफी कम होते हैं और आमतौर पर देखे गए साइड इफेक्ट्स को पछाड़ते नहीं हैं। वे प्रशामक उपचार के लिए उपयुक्त हो सकते हैं।
जटिलताओं
वे ट्यूमर के स्थानीय विकास या संबंधित मेटास्टेस के कारण होते हैं, उदा। बी
- घनास्त्रता
- फुफ्फुसीय अंतःशल्यता
- वर्टेब्रल फ्रैक्चर
- उच्च रक्तचाप
- और भी बहुत कुछ।
पूर्वानुमान
जीवित रहने के लिए रोगी मुख्य रूप से ट्यूमर के चरण पर निर्भर करता है। 60-90% रोगियों की अवस्था मैं कम से कम 5 साल जीवित रहता हूँ, लेकिन केवल चरण IV में 20% से कम हूँ।
ट्यूमर ऊतक के विभेदन की कम डिग्री (यानी: आप अभी भी माइक्रोस्कोप के नीचे देख सकते हैं कि किस प्रकार का ऊतक पतित है) और रोगी की खराब सामान्य स्थिति का भी प्रैग्नेंसी पर प्रतिकूल प्रभाव पड़ता है।
हालांकि, ऐसे रोगियों की बार-बार रिपोर्ट होती है, जो सहज रूप से (सहज छूट) प्राप्त कर चुके हैं या जिनके पास यह बीमारी वर्षों से स्थिर है।
रोगी की अपनी प्रतिरक्षा प्रणाली के एक प्रभाव पर यहां संदेह है, जिसके कारण इन प्रतिरक्षात्मक प्रभावों के आधार पर कई उपचार दृष्टिकोण हो सकते हैं।












.jpg)