ब्लैडर कैंसर
समानार्थक शब्द
मूत्राशय का ट्यूमर, मूत्राशय का कैंसर
अंग्रेज़ी: ब्लैडर कैंसर
यह भी पढ़े:
- फोडा
- रेडियोथेरेपी
परिभाषा
मूत्राशय कैंसर एक घातक है फोडा का मूत्राशय। इसके बहुत ही कपटी और देर से लक्षणों के कारण, यह अक्सर बाद के चरण में ही खोजा जाता है। मूत्राशय के कार्सिनोमा की सीमा और विभेद के आधार पर, यह या तो सर्जिकल है या साथ है कीमोथेरपी इलाज किया। यदि मूत्राशय के कैंसर की जल्द खोज की जाती है, तो ठीक होने की संभावना बहुत अच्छी है। यह बहुत दूरगामी परिचालन संभावनाओं के कारण कम से कम नहीं है।
महामारी विज्ञान
मूत्राशय का कार्सिनोमा लगभग अनुमानित है। 3% सभी घातक ट्यूमर में, इसलिए यह एक दुर्लभ ट्यूमर है। पुरुष महिलाओं की तुलना में लगभग 3 गुना अधिक प्रभावित होते हैं। मूत्राशय के कैंसर की आयु शिखर 50 और 60 की उम्र के बीच है।
मूल कारण
अब तक का सबसे बड़ा जोखिम कारक है धुआं। लेकिन एरोमैटिक एमाइन और नाइट्रोसामाइन भी मूत्राशय कार्सिनोमा के विकास के लिए जोखिम कारक हैं। कुछ व्यावसायिक समूह भी हैं जो कैंसर के खतरे को बढ़ाते हैं। इनमें रबर उद्योग, डाई उत्पादन, कपड़ा और चमड़ा उद्योग के साथ-साथ चित्रकारों, वार्निश और हेयरड्रेसर के कर्मचारी शामिल हैं। अन्य कैंसर के उपचार के हिस्से के रूप में आगे के जोखिम वाले कारक साइक्लोफॉस्फेमाइड या छोटे श्रोणि के विकिरण के साथ दीर्घकालिक चिकित्सा हैं।
के बारे में अधिक जानने: धूम्रपान छोड़ने
लक्षण
लक्षण अक्सर देर से आते हैं। मूत्राशय कैंसर का पहला लक्षण खूनी पेशाब है (Macrohematuria), जिससे पेशाब दर्द रहित होता है। इसके अलावा, मूत्र प्रतिधारण, तात्कालिक लक्षण या चिड़चिड़ापन के लक्षण दिखाई दे सकते हैं।
मूत्राशय कैंसर के देर से लक्षण सबसे अधिक पसंद हैं ट्यूमर के रोग, वजन घटना, रक्ताल्पता (रक्ताल्पता) और फ्लैंक दर्द। ये मूत्र के बहिर्वाह विकारों के कारण होते हैं, जिसके परिणामस्वरूप मूत्र गुर्दे की श्रोणि में वापस आ जाता है और इस तरह गुर्दे के कैप्सूल में दर्द होता है।
निदान

पहले चाहिए रक्त और मूत्र की प्रयोगशाला में जांच की जा सकती है। हालांकि, मूत्राशय के कार्सिनोमा के लिए कोई ट्यूमर मार्कर नहीं हैं, यही कारण है कि, मुख्य रूप से रक्त मूल्यों के संबंध में गुर्दे का मान गुर्दे के कार्य का आकलन करने के लिए क्रिएटिनिन और यूरिक एसिड कैसे निर्धारित किया जाता है। दोनों लाल रक्त कोशिकाओं (माइक्रो / मैक्रो हेमट्यूरिया) ठीक से निर्धारित किया जा सकता है, साथ ही साथ एक साइटोलॉजिकल निदान, जो मूत्राशय के कैंसर के आगे के प्रमाण प्रदान कर सकता है। साथ ही हमेशा ए होना चाहिए अल्ट्रासोनिक गुर्दे की। यह एक गैर-आक्रामक लेकिन यह आकलन करने का एक बहुत ही सार्थक तरीका है कि क्या एक द्रव्यमान या एक गुर्दे की वृद्धि वर्तमान या नहीं।
एक द्रव्यमान निर्धारित होने के बाद, एक उरोग्राम हमेशा जुड़ा होना चाहिए। इस तरह, निचले मूत्र पथ के एक ट्यूमर को बाहर रखा जा सकता है। भी होना चाहिए a परिकलित टोमोग्राफी पेट के और ए रॉन्टगन- वक्ष को मेटास्टेस करने के लिए बाहर किया जाता है फेफड़ा और पेट और श्रोणि में फैल ट्यूमर का आकलन करें।
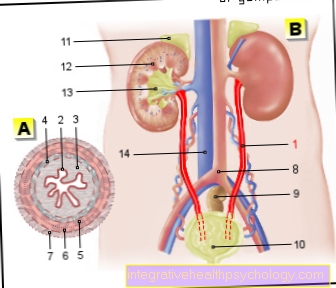
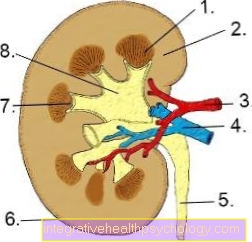
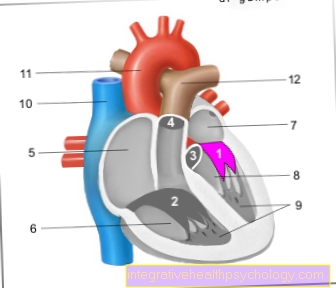
- यूरेटर - मूत्रवाहिनी
- संक्रमणकालीन उपकला - Urothelium
- की पारी परत
श्लेष्मा झिल्ली - लामिना प्रोप्रिया - भीतरी अनुदैर्ध्य परत -
स्ट्रैटम अनुदैर्ध्य आंतरिक - बाहरी अनुदैर्ध्य परत -
स्ट्रैटम अनुदैर्ध्य बाह्य - मध्य रिंग परत -
वृत्ताकार आघात - साथ कवर करने वाला संयोजी ऊतक
रक्त वाहिकाएं - ट्यूनिका एडवेंटिशिया - महाधमनी का कांटा - महाधमनी का द्विभाजन
- रेक्टम - मलाशय
- मूत्राशय - वेसिका यूरिनरिया
- एड्रिनल ग्रंथि -
ग्लैंडुला सुपरनेलेनिस - दक्षिण पक्ष किडनी - रेन डेक्सटर
- गुर्दे की श्रोणि - श्रोणि गुर्दे
- लोअर वेना कावा - अवर रग कावा
आप यहाँ सभी डॉ-गम्पर चित्रों का अवलोकन पा सकते हैं: चिकित्सा चित्रण
मचान
ब्लैडर कैंसर TNM वर्गीकरण और ग्रेडिंग पर आधारित है WHO सौंपा। स्टेज के आधार पर, प्रैग्नेंसी और थेरेपी दोनों अलग-अलग हैं।
Tis: सीटू में कार्सिनोमा, अर्थात्। ट्यूमर कोशिकाएं केवल मूत्राशय की दीवार की सबसे बाहरी परत में होती हैं।
टा: सबसे बाहरी दीवार परत का गैर-इनवेसिव ट्यूमर जो मूत्राशय गुहा में पैपिलरी बढ़ता है।
टी 1: सबपीथेलियल संयोजी ऊतक प्रभावित होता है।
टी 2: ट्यूमर मांसपेशियों में घुसपैठ करता है
T2A: सतही मांसपेशियों की परतें प्रभावित होती हैं
T2b: गहरी मांसपेशियों की परतों में घुसपैठ होती है
T3: ट्यूमर आसपास के फैटी टिशू में घुसपैठ करता है
T3A: केवल माइक्रोस्कोपिक रूप से ट्यूमर कोशिकाओं को वसा ऊतक में पता लगाया जा सकता है
T3b: वसायुक्त ऊतक भी साथ नंगे हैं आंख ट्यूमर ऊतक द्वारा घुसपैठ
टी -4: ट्यूमर आसपास के अंगों में घुसपैठ करता है
T4A: पौरुष ग्रंथि, गर्भाशय या योनि प्रभावित कर रहे हैं
T4b: श्रोणि की दीवार या पेट की दीवार ट्यूमर के ऊतकों से प्रभावित होती है
डब्लूएचओ के अनुसार, ट्यूमर को अलग-अलग डिग्री की असाध्यता (ग्रेड 1-3) में बांटा गया है।
ग्रेड 1: कम घातक क्षमता वाला अत्यधिक विभेदित पैपिलरी ट्यूमर
ग्रेड 2: निम्न-श्रेणी की दुर्भावना। ट्यूमर अब मूत्र संबंधी ऊतक से पूरी तरह से मेल नहीं खाता है, लेकिन यह अभी भी पहचानने योग्य है।
ग्रेड 3: अन्य सभी स्तरीकरण विकारों को एक उच्च घातकता सौंपी जाती है।
-> मूत्राशय कैंसर चिकित्सा के बारे में पढ़ें
पूर्वानुमान
के कट्टरपंथी हटाने मूत्राशय मांसपेशियों में घुसपैठ के चरण में लगभग 5% जीवित रहने की दर 75% है। घुसपैठ करता है फोडा पूरी तरह से हटाने के बाद वसायुक्त ऊतक के लिए 5 साल की जीवित रहने की दर 40% है, अगर ट्यूमर ने पड़ोसी अंगों को केवल 25% तक संक्रमित किया है।
निवारण
मूत्राशय के कैंसर से बचने के लिए मुख्य निवारक उपाय नहीं है धुआं। अन्य जोखिम कारक ज्यादातर नौकरी से संबंधित हैं और शायद ही इससे बचा जा सकता है। दूसरी ओर, ये जोखिम कारक निकोटीन के दुरुपयोग के रूप में महत्वपूर्ण नहीं हैं।
खाने की आदतों से रोग के आगे के पाठ्यक्रम पर भी प्रभाव पड़ सकता है। इसके तहत और अधिक कैंसर में आहार
सारांश
ब्लैडर कैंसर कम आम घातक ट्यूमर रोगों से संबंधित है। देर से लक्षणों के कारण, मूत्र निदान के दौरान कई मूत्राशय कार्सिनोमस आकस्मिक घटनाओं के रूप में खोजे जाते हैं। चूंकि हस्तक्षेप की सीमा और अस्तित्व की संभावना मंच के आधार पर काफी भिन्न होती है, इसलिए तेजी से हस्तक्षेप आवश्यक है। आज बहुत उन्नत शल्यचिकित्सा की संभावनाओं के कारण, मूत्राशय को पूरी तरह से हटाने के साथ ही रोगी के लिए सभी अच्छे और अच्छे परिणाम प्राप्त किए जा सकते हैं।
हालांकि, मेटास्टेटिक मूत्राशय कार्सिनोमस का अब अच्छा इलाज नहीं किया जा सकता है, और मेटास्टेस की सीमा के आधार पर, उन्हें केवल उपशामक माना जा सकता है कीमोथेरपी या विकिरण इलाज किया। धूम्रपान करने वालों में मूत्राशय के कैंसर के उच्च जोखिम के कारण, सबसे महत्वपूर्ण निवारक कारक धूम्रपान नहीं है।