Thrombophilia
परिभाषा

एक थ्रोम्बोफिलिया एक है रक्त के थक्के बनने की प्रवृत्ति में वृद्धि रक्त वाहिकाओं में, यानी धमनियों और शिराओं में।
इन थक्कों को तकनीकी रूप से भी कहा जाता है Thrombosis मालूम। थ्रोम्बोफिलिया आनुवंशिक हो सकता है, अर्थात जन्मजात या अधिग्रहित कारण आबाद।
सबसे आम निम्नलिखित पाठ में प्रस्तुत किए गए हैं।
महामारी विज्ञान
में यूरोप तथा अमेरिका प्रति 100,000 निवासियों में लगभग 160 लोग प्रति वर्ष एक पीड़ित होते हैं घनास्त्रता नसों में।
उम्र के साथ जोखिम तेजी से बढ़ता है।
का कारण बनता है
जैसा कि पहले उल्लेख किया गया है, थ्रोम्बोफिलिया कर सकता है आनुवंशिक, इसलिए जन्मजात और / या कारकों का अधिग्रहण किया एक कारण के रूप में ही। सबसे महत्वपूर्ण नीचे प्रस्तुत किए गए हैं।
एपीसी प्रतिरोध / कारक वी (पांच) लीडेन म्यूटेशन
जमावट कारक V (पांच पढ़ें) हमारा एक महत्वपूर्ण हिस्सा है जमावट प्रणाली.
अधिक सटीक रूप से, यह एक तथाकथित का हिस्सा है जमावट झरना, जो अंततः प्लेटलेट्स का कारण बनता है, जिसे कहा जाता है प्लेटलेट्स कसकर दबाना और इस तरह एक संभावित घाव को जल्दी और सख्ती से बंद करना।
हालांकि, यह न केवल महत्वपूर्ण है कि थक्का गठन जटिलताओं के बिना आगे बढ़ सकता है। यह कम से कम उतना ही महत्वपूर्ण है कि कारक वी सहित संगत जमावट कारक निष्क्रिय होते हैं कम किया हुआ अन्यथा निर्जन और निर्जन स्थानों पर रक्त का थक्का बनना, इसलिए घनास्त्रता हो सकती है।
एक तो बीमारी थ्रोम्बोफिलिया की बात करता है। जमावट कारक की निष्क्रियता के लिए V तथाकथित है सक्रिय प्रोटीन C (APC) जिम्मेदार। एपीसी प्रतिरोध के मामले में, जमावट कारक वी उत्परिवर्तित होता है; एक कारक V Leiden उत्परिवर्तन की बात करता है।
यह उत्परिवर्तन कारक V को प्रतिरोधी बनाता है, अर्थात सक्रिय प्रोटीन C और कैन के लिए प्रतिरोधी निष्क्रिय नहीं इसी परिणाम के साथ। Thromboses के 30% तक एपीसी प्रतिरोध को कारण के रूप में पाया जा सकता है, विशेष रूप से 20 से 40 वर्ष की आयु के युवा रोगियों में।
इसे लेने पर मौजूदा म्यूटेशन के साथ महिलाओं में घनास्त्रता का खतरा काफी बढ़ जाता है गर्भ निरोधकों के मौखिकजैसे गोली (देखें: गोली का घनास्त्रता)।
प्रोटीन सी और प्रोटीन एस की कमी
प्रोटीन सी और एस हैं अंतर्जात अवरोधक रक्त का थक्का जमना, यानी थक्का बनना।
वे कुछ जमावट कारकों (कारक V / पांच और कारक VIII / आठ) को विभाजित और निष्क्रिय कर देते हैं और इस प्रकार एक को रोकते हैं अत्यधिक थ्रोम्बस / थक्का गठन.
प्रोटीन सी यहाँ वह है बांटनेवाला, प्रोटीन एस सहायक एंजाइम। दो में से एक में रक्त के थक्कों के बाद के बढ़ते गठन, यानी थ्रोम्बोफिलिया के साथ रक्त की वृद्धि हुई coagulability की ओर जाता है।
दोष जन्मजात या अधिग्रहित हो सकते हैं।
जन्मजात, विरासत में मिली कमी बहुत दुर्लभ है। लक्षण कभी-कभी बहुत जल्दी दिखाई देते हैं जीवन के पहले दिन ध्यान देने योग्य।
एक अधिग्रहीत कमी के विभिन्न कारण हो सकते हैं। दो सबसे महत्वपूर्ण एक हाथ पर हैं जिगर की बीमारी, क्योंकि सभी जमावट कारक, लेकिन यह भी प्रोटीन सी और एस जिगर में उत्पादित कर रहे हैं और दूसरी ओर एक तथाकथित खपत के संदर्भ में वृद्धि हुई खपत बैक्टीरियल सेप्सिस, तो एक रक्त - विषाक्तता रक्तप्रवाह में बैक्टीरिया के कारण।
एंटीथ्रॉम्बिन की कमी
एंटीथ्रॉम्बिन प्रोटीन सी और एस एक की तरह है जिगर रक्त जमावट के गठन अवरोध करनेवाला। यह विभिन्न जमावट कारकों को निष्क्रिय करता है और इस प्रकार जमावट को रोकता है और इस प्रकार थ्रोम्बोस का निर्माण होता है। हेपरिन 1000 के एक कारक द्वारा एंटीथ्रॉम्बिन के प्रभाव को बढ़ाता है, इस प्रकार निष्क्रियता को तेज करता है। इस तरह से विकसित किया गया हेपरिन उसके थक्कारोधी गुण.
प्रोथ्रोम्बिन म्यूटेशन
प्रोथ्रोम्बिन वह है prepress तथाकथित Thrombins। थ्रोम्बिन भी एक जमावट कारक है, लेकिन यह समग्र जमावट प्रक्रिया में भी महत्वपूर्ण भूमिका निभाता है, क्योंकि यह अन्य जमावट कारकों में सक्षम है इसके अतिरिक्त सक्रिय होना और इस प्रकार जमावट और बाद में थक्के के गठन में वृद्धि। अगर प्रोथ्रोम्बिन म्यूटेशन होता है, तो शरीर से वास्तव में ज़रूरत से ज़्यादा प्रोथ्रोम्बिन पैदा होता है। इससे थ्रोम्बिन का एक बढ़ा हमला भी होता है, जिसके परिणामस्वरूप रक्त जमा हो सकता है और घनास्त्रता का गठन अनियंत्रित होता है। प्रोथ्रोम्बिन म्यूटेशन के बाद है एपीसी प्रतिरोध एक जन्मजात का दूसरा सबसे आम कारण, अर्थात् घनास्त्रता (थ्रोम्बोफिलिया) के लिए विरासत में मिली प्रवृत्ति।
एंटीफॉस्फोलिपिड एंटीबॉडी
हमारे शरीर को बनाता है एंटीबॉडी, यानी एंटीबॉडी, हमारे शरीर में स्वस्थ संरचनाओं के बजाय, उदाहरण के लिए, रोगजनक बैक्टीरिया या वायरस के खिलाफ, जिसे हम एक कहते हैं स्व - प्रतिरक्षित रोग। शरीर मूल रूप से खुद पर हमला कर रहा है।
के साथ भी एंटीफॉस्फोलिपिड एंटीबॉडी यह एक ऑटोइम्यून एंटीबॉडी है। वे तथाकथित अंतर्जात फॉस्फोलिपिड्स के खिलाफ निर्देशित होते हैं। फॉस्फोलिपिड कर रहे हैं वसाजो अन्य बातों के अलावा, हमारे शरीर की जमावट में महत्वपूर्ण भूमिका निभाते हैं। अगर एंटीबॉडी इन संरचनाओं पर हमला करते हैं, तो यह होता है जमावट प्लेटलेट्स की clumping (प्लेटलेट्स) और फिर थ्रॉम्बोस और एम्बोलिम्स पर।
अक्सर ये एंटीबॉडी अन्य ऑटोइम्यून बीमारियों के संदर्भ में हो सकते हैं, जैसे कि तथाकथित Collagenoses, यहाँ विशेष रूप से ल्यूपस एरिथेमेटोसस और शरीर में आमवाती रोगों के मामले में पाया जा सकता है। से भी संबंधित है घातक ट्यूमर के रोग तथा संक्रमण इन एंटीबॉडी का गठन संभव है।
हेपरिन-प्रेरित थ्रोम्बोसाइटोपेनिया
इस बीमारी के साथ ऐसा होता है विडंबना यह है कि के उपहार के बाद हेपरिन बाद में कब्ज के साथ प्लेटलेट्स के अत्यधिक अकड़न के लिए, विशेष रूप से छोटी धमनियों और केशिकाओं। हेपरिन एक जमावट दूत के साथ एक जटिल बनाता है।
के निर्माण की बात आती है ऑटोइम्यून एंटीबॉडीजकि इस जटिल का पालन करें और बाद में प्लेटलेट्स के clumping के लिए नेतृत्व। के माध्यम से प्लेटलेट्स की भारी खपत बाद में एक तेज गिरावट होती है, जो बदले में खून की बढ़ी हुई प्रवृत्ति में ही प्रकट होती है और एक बड़े खतरे का प्रतिनिधित्व कर सकती है।
यह रोग मुख्य रूप से होता है उच्च खुराक हेपरिन उपचार वह 5 दिनों से अधिक समय तक रहता है।
अज्ञातहेतुक
इस बीच कर सकते हैं 60% मामलों में उपरोक्त कारणों में से एक को थक्के की प्रवृत्ति बढ़ने का कारण पाया जा सकता है। लेकिन इसका मतलब यह भी है कि 40% मामलों में कोई स्पष्ट कारण नहीं बीमारियों के लिए पाया जा सकता है। एक तो इडियोपैथिक थ्रोम्बोफिलिया की बात करता है।
लक्षण
थ्रोम्बोफिलिया के लक्षण बहुत विविध हैं और शरीर में पोत की स्थिति पर निर्भर करते हैं, जो कि थक्के से संकुचित या अवरुद्ध होता है।
आमतौर पर एक थ्रोम्बोफिलिया केवल ए की परीक्षा के दौरान गिरता है मौजूदा घनास्त्रता या दिल का आवेश पर।
एक के तहत दिल का आवेश एक कब्ज को समझता है धमनी, उदाहरण के लिए, फेफड़े, हृदय या मस्तिष्क में, आमतौर पर ऑक्सीजन और पोषक तत्वों के साथ ऊतक की अपर्याप्त आपूर्ति के साथ रक्त के थक्के के माध्यम से।
इसके अलावा, होना भी चाहिए महिलाओं बार-बार गर्भपात थ्रोम्बोफिलिया माना जाता है और उचित नैदानिक उपाय किए जाते हैं।
Thromboses, विशेष रूप से पैर की गहरी नसों में उन लोगों के माध्यम से व्यक्त किया जाता है सूजन, त्वचा का मलिनकिरण, जैसे कि दर्द प्रभावित पैर में।
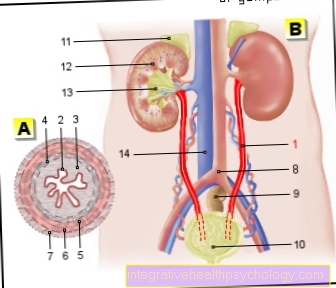
थ्रोम्बोफिलिया की उपस्थिति के नैदानिक सबूत हैं, जैसे कि एक आम और आवर्ती प्रवृत्ति थक्का गठन, विशेष रूप से कम उम्र में, घनास्त्रता और थक्के के गठन की पारिवारिक प्रवृत्ति असामान्य स्थिति, उदाहरण के लिए जहाजों में दिमागकी नसों में आंत, का तिल्ली, का जिगर और यह गुर्दे.
निदान

अक्सर बार, की उपस्थिति का संदेह Thrombophilia लगातार, आवर्ती के साथ Thrombosis बनी हुयी थी।
से पहले रक्त के थक्कों की उपस्थिति 45 वर्ष की आयु, साथ ही साथ पहले से ज्ञात की घटना परिवार में घनास्त्रता की प्रवृत्ति। इस संदेह के आधार पर, आगे के नैदानिक उपाय आधारित हैं, जिस पर थ्रोम्बोफिलिया का कारण खोजने का प्रयास किया जाता है।
इसके अलावा, परीक्षाएं यह पता लगाने के उद्देश्य से की जाती हैं कि रक्त के थक्के पहले से ही हर जगह कैसे बन सकते थे ताकि सर्वोत्तम संभव चिकित्सा के लिए प्रयास कर सकें।
क्या, यदि ऐसा है, तो रक्त की थ्रंबोलेबिलिटी क्यों बढ़ जाती है (थ्रोम्बोफिलिया) कुछ की मदद से निर्धारित किया जा सकता है प्रयोगशाला में परीक्षण पता लगाना।
इस परीक्षण के लिए, संबंधित व्यक्ति से रक्त खींचा जाना चाहिए। परीक्षण में अन्य बातों के अलावा, एक संभावित उपस्थिति के लिए परीक्षा शामिल है एपीसी प्रतिरोधकी करीबी परीक्षा कारक वी, साथ ही एक संभावित उत्परिवर्तन के लिए कारक II (प्रोथ्रोम्बिन), साथ ही गतिविधि का निर्धारण और, यदि आवश्यक हो, तो राशि प्रोटीन सी, प्रोटीन एस, के रूप में अच्छी तरह से उन के रूप में Antithrombin खून में। (एपीसी प्रतिरोध, कारक वी, कारक II, प्रोटीन सी, प्रोटीन एस, एंटीथ्रोमबिन के कारण अनुभाग में व्याख्या)।
इसके अतिरिक्त भी होगा एंटीबॉडी रक्त में खोज की गई, जो थक्के के बढ़ने की प्रवृत्ति का एक कारण हो सकता है।
इसके अलावा, खून का थक्का जमाना और सामान्य रक्त मापदंडों निश्चित रूप से। इसके बारे में महत्वपूर्ण है 3 से 4 सप्ताह रक्त परीक्षण से पहले कोई एंटीकोआगुलेंट दवाएं, जैसे कि उदाहरण के लिए Marcumar® या हेपरिन ले जाया गया क्योंकि वे प्रयोगशाला के परिणामों को गलत साबित कर सकते हैं।
हालांकि, दवा को स्वतंत्र रूप से बंद नहीं किया जाना चाहिए, लेकिन हमेशा परामर्श में, आदर्श रूप से उपस्थित चिकित्सक के साथ।
एक पहले से ही मौजूदा घनास्त्रता उदाहरण के लिए, पैर की नसों में अक्सर मूल्यांकन और पहले से ही निर्धारित किया जा सकता है पैरों की तुलना एक जांच के दौरान निर्धारित किया जाएगा। अक्सर ए अल्ट्रासोनिक पैर की नसें, जो संभव रक्त के थक्के को प्रकट कर सकती हैं। इसके अलावा कर सकते हैं कंप्यूटेड टोमोग्राफी / सीटी परीक्षाएँ, विशेष रूप से एम्बोलिम्स पर शासन करने के लिए।
चिकित्सा
ज्ञात थ्रोम्बोफिलिया के लिए सबसे अच्छी चिकित्सा यह है प्रोफिलैक्सिस, यानी घनास्त्रता के विकास का मुकाबला करने के लिए।
यदि आपके पास यह सबसे अच्छा काम करता है जोखिम उनके विकास के बारे में जानता है और तदनुसार, विशेष रूप से स्वास्थ्य-सचेत व्यवहार के माध्यम से रोकता है।
रोकथाम उन लोगों के लिए विशेष रूप से महत्वपूर्ण है जिनके पास घनास्त्रता विकसित करने का एक अंतर्निहित जोखिम (अनुभाग "कारण" देखें) है। कुछ निश्चित, तथाकथित भी हैं जोखिम वाले कारकों का अधिग्रहण किया वर्तमान में, या यदि प्रभावित रोगी सचेत रूप से इन कारकों को उजागर करते हैं, जो स्वस्थ लोगों में भी खतरनाक रक्त के थक्कों के विकास को बढ़ाते हैं, थ्रोम्बोटिक घटना की संभावना तेजी से बढ़ जाती है।
इसके लिए जोखिम गिनती:
- धुआं
- मोटापा
- ऊंचाई कोलेस्ट्रॉल का स्तर
- जन्म नियंत्रण की गोलियाँ लेना
- रजोनिवृत्ति के दौरान हार्मोन लेना
- कम तरल पदार्थ का सेवन
- वैरिकाज़ नसों (संस्करण)
- संचालन, विशेष रूप से प्रमुख आर्थोपेडिक सर्जरी
- आसीन जीवन शैली अस्पताल के बिस्तर में या यात्रा के दौरान, कार, बस, विमान में उदाहरण के लिए,
- तीव्र संक्रमण
- ट्यूमर के रोग
- गर्भावस्था/प्रसवोत्तरकाल.
कुछ जोखिम कारक हालांकि कम किया जा सकता है और इस प्रकार घनास्त्रता का विकास विशेष रूप से जवाबी कार्रवाई बनना। यह प्राप्त किया जाता है, उदाहरण के लिए, के माध्यम से सिगरेट छोड़ दोआहार, यदि आप एक है मोटापा और लंबे समय तक बैठने से बचें।
लंबी यात्रा के लिए, एक का उपयोग करना चाहिए पर्याप्त जलयोजन, साथ ही पर्याप्त वाहन चलाते या उड़ते समय हिलना सम्मान पाइये। लंबी और लगातार हवाई यात्राओं के मामले में, विशेष रूप से बनाया गया है घनास्त्रता स्टॉकिंग सिफ़ारिश लायक। एक विशिष्ट, सब से ऊपर चिकित्सा चिकित्सा संबंधित व्यक्ति की वर्तमान स्थिति और पिछली बीमारियों पर निर्भर करता है, साथ ही थ्रोम्बोफिलिया के कारण पर, यदि कोई पाया जा सकता है।
अकेले जाना दवा चिकित्सा क्या यही है रक्त कम थक्का जमने में सक्षम घनास्त्रता के विकास का मुकाबला करने और इस तरह से करने के लिए। ज्यादातर यह तथाकथित के साथ थ्रोम्बोफिलिया के मामले में सफल होता है Marcumar® (सक्रिय संघटक फेनप्रोकोमोन)। Marcumar® को टेबलेट के रूप में लिया जाता है। शरीर में यह एक के रूप में कार्य करता है विटामिन के के लिए विरोधी। विटामिन के, बदले में, जमावट कारकों के पुनर्जनन के लिए महत्वपूर्ण है। परिणामस्वरूप जमावट कारक पुनर्जीवित नहीं और फिर से परिचालन किया जा सकता है, रक्त की जमावट कम हो जाती है। हेपरिन के साथ दीर्घकालिक चिकित्सा को एक वैकल्पिक दवा के रूप में इस्तेमाल किया जा सकता है। हालांकि, यह ज्ञात हेपरिन-प्रेरित थ्रोम्बोसाइटोपेनिया ("कारण" देखें) की उपस्थिति में contraindicated है।
क्या एंटीकायगुलेंट थेरेपी स्थायी होनी चाहिए या केवल एक निश्चित अवधि के लिए निर्भर करती है थ्रोम्बोफिलिया का कारण, संख्या, स्थान और पिछले थ्रोम्बोस और / या एम्बोलिम्स की गंभीरता, साथ ही किसी भी आगामी, नियोजित संचालन और / या एक मौजूदा गर्भावस्था.
स्थायी एंटीकोआगुलेंट थेरेपी विशेष रूप से एक प्रसिद्ध को दी जानी चाहिए एंटीफॉस्फोलिपिड सिंड्रोम, पर एंटीथ्रॉम्बिन की कमी, साथ ही साथ रक्त के थक्कों के कारण पुनरावर्ती, सहज संवहनी विकारों।
महिलाओं को लेना बंद कर देना चाहिए गर्भनिरोधक गोलियाँ बांटना। उदाहरण के लिए, यदि एक रक्त पतला करने वाली चिकित्सा Marcumar®, बाहर किया जाता है, हालांकि, रोगी को अपने डॉक्टर के परामर्श से गर्भनिरोधक गोली लेना जारी रखने का विकल्प होता है।
पूर्वानुमान
झूठ बोलता है आनुवंशिक दोष, जैसे कि थ्रोम्बोफिलिया अंतर्निहित फैक्टर वी लेडेन म्यूटेशन से बचा जा सकता है करणीय व्यवहार करना।
रोग का जल्दी पता लगने से और बाद में रोगनिरोधी उपाय, जैसे जीवनशैली समायोजन (खेल, निकोटीन से परहेज, स्वस्थ आहार, आदि) और थक्कारोधी चिकित्सा उपचार मदद कर सकते हैं घनास्त्रता का खतरा तथापि काफी कम किया गया बनना
थ्रोम्बोफिलिया / घनास्त्रता के विषय में अधिक जानकारी यहां पाई जा सकती है:
- घनास्त्रता
- घनास्त्रता प्रोफिलैक्सिस
- घनास्त्रता दर्द
- फुफ्फुसीय अंतःशल्यता
- रुधिर
- खून के थक्के
दवा उपचार के बारे में जानकारी यहाँ मिल सकती है:
- Marcumar®
- हेपरिन